Синдром Рейтера
Содержание статьи:
Реактивный артрит (ранее синдром Рейтера) — аутоиммунное заболевание, которое развивается в ответ на инфекцию. Воспаление и отек суставов, дискомфорт при мочеиспускании, изменение зрения — основные признаки синдрома Рейтера.
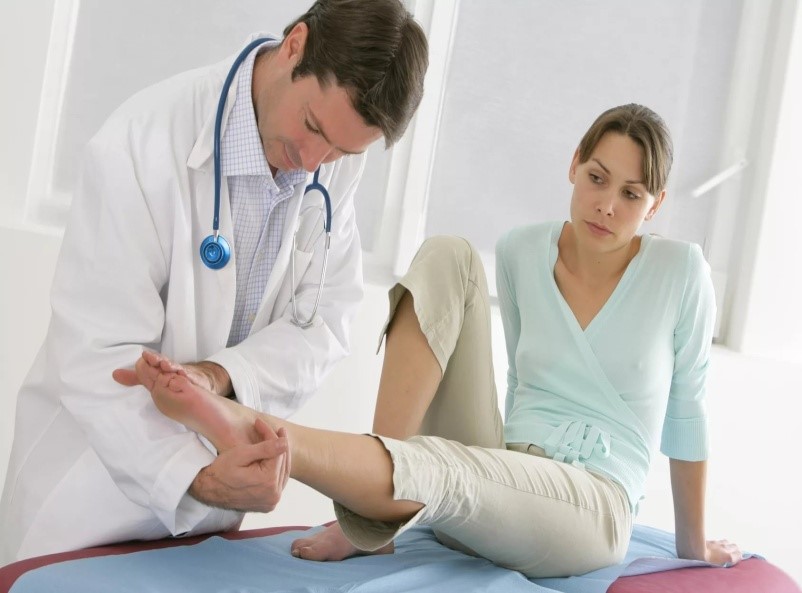
Пациентами с реактивным артритом лечит врач-ревматолог. Диагностика не является простой из-за многообразия и расплывчатости симптомов и отсутствия верификационного лабораторного теста. Все обследования направлены на исключение других типов артрита.
Мужчины болеют в 10 раз чаще, чем женщины. Большинство пациентов с реактивным артритом — молодые люди. Дети младшего возраста, как правило, имеют постдизентериальную форму, в то время как подростки и молодые мужчины заболевают после заражения хламидийной инфекцией.
Этиология
Инфекционные причины — основные этиологические факторы. Организмы, которые ассоциируют с реактивным артритом, включают:
• хламидию трахоматис;
• уреаплазму уреалитикум;
• гонококки Нейссера;
• шигеллу;
• сальмонеллу;
• кампилобактер;
• микоплазму;
• эшерихию;
• псведотуберкулезную палочку и пр.
Кто может заболеть реактивным артритом
Бактерии, провоцирующие синдром Рейтера, чрезвычайно распространены. Теоретически, у каждого, кто вступил в контакт с микробами, может развиться заболевание. Роль бессимптомной хламидийной инфекции окончательно не определена, но некоторые случаи артрита неизвестной причины связаны с хламидиозом.
Заболевание, как правило, встречается чаще у мужчин в возрасте от 20 до 50 лет. У некоторых пациентов с реактивным артритом обнаруживают ген HLA-B27. У них также более вероятны хронические (длительные) симптомы. Тем не менее, пациенты с отрицательным результатом на HLA-b27 могут заболеть после контакта с инфекционными агентами.
У пациентов с ослабленной иммунной системой (СПИД и ВИЧ, иммуносупрессия на фоне приема препаратов, после химиолучевого лечения и пр.) также может развиться реактивный артрит.
Признаки и симптомы болезни Рейтера
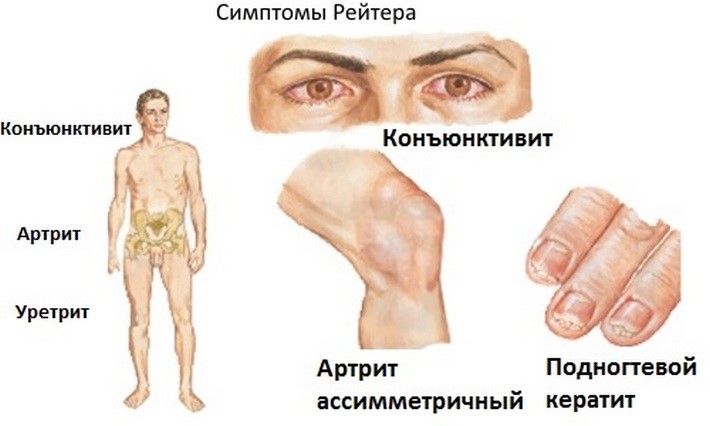
Классическая триада симптомов:
• неинфекционный уретрит;
• конъюнктивит;
• артрит.
Эти признаки в совокупности могут быть только у 1/3 больных. Некоторые специалисты называют четвертый критерий – изменения кожи и ее придатков. У некоторых пациентов зарегистрированы жалобы на диарею, боли в животе, тошноту за 3-4 недели до появления изменений в суставах, нарушения мочеиспускания и ухудшения зрения.
Для болезни Рейтера характерно следующее:
1. Появление острых болей в суставах на фоне недомогания, усталости и повышения температуры. Артрит поражает преимущественно нижние конечности (колени, лодыжки, щиколотки), асимметричный, с ранними болями в мышцах. Может быть дактилит (утолщение, увеличение пальца), энтезопатия (поражения сухожилий в месте их прикрепления к кости), сакроилеит (воспаление боли в нижней части спины, усиливающиеся в ночные часы).
2. Частые мочеиспускания малыми порциями, с ургентными позывами и выделениями из мочеиспускательного канала.
3. В тяжелых случаях: простатит, везикулит, вульвовагинит, цистит, бартолинит, сальпингоофорит, цервицит, пиелонефрит.
4. Резь в глазах, светобоязнь, снижение остроты зрения, покраснение конъюнктивы. В осложненных случаях присоединяются увеит, кератит, склерит, катаракта, язва роговицы, отек сетчатки, неврит зрительного нерва.
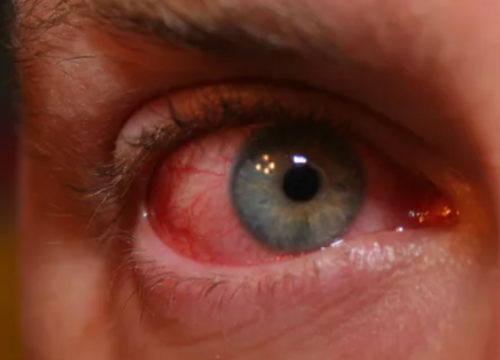
Конъюнктивит
5. Дискомфорт в животе после эпизода диареи. Изменения в кишечнике напоминают таковые при воспалительном процессе.
6. У ВИЧ-положительных пациентов могут быть признаки псориатических высыпаний на сгибательных поверхностях, в зоне роста волос на голове, на подошвах и ладонях.
7. Изменения кожного покрова и ногтей: кератодермия, узелковая эритема, ониходистрофия. Язвенные поражения полости рта. Псориазоформенные высыпания могут быть на головке полового члена.
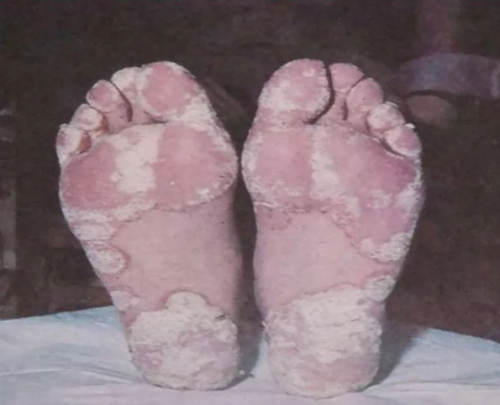
Кератодермия подошв
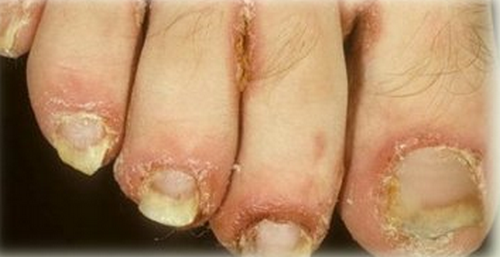
Подногтевой гиперкератоз
8. Со стороны сердечно-сосудистой системы: нарушение проводимости, аортальная регургитация, миокардит, перикардит.
9. Болезнь Рейтера может нарушать работу почек, что проявляется протеинурией, микрогематурией, амилоидозом, иммуноглобулин-А нефропатией.
10. У женщин клиническая картина синдрома Рейтера может быть стертой; при свободном сексуальном поведении возможно заражение всех сексуальных партнеров.
Диагностические мероприятия

Болезнь Рейтера устанавливают на основании анамнеза и данных физического осмотра.
Важно сообщить о диарее, рвоте, повышении температуры, незащищенном сексуальном контакте, если перечисленное имело место 2-3 недели назад.
При диагностическом поиске могут быть полезны следующие исследования:
• общий анализ крови;
• С-реактивный белок;
• Ревматоидный фактор (анализ исключения, при синдроме Рейтера отрицательный).
• антитела к специфическим бактериальным антигенам;
• серологические и культуральные анализы (кровь, моча, кал, отделяемое шейки матки/уретры) на хламидиоз;
• генетический маркерный тест на лейкоцитарный антиген (HLA– B27);
• кожная проба с туберкулином;
• исследование на ВИЧ-инфекцию;
• общий анализ мочи;
• ПЦР-диагностика синовиальной жидкости, крови, мочи, отделяемого уретры, цервикального канала.
Инструментальная диагностика включает:
• нативную рентгенографию;
Со временем синдром Рейтера приводит к изменениям в суставах, которые фиксирует рентгеновский снимок.
• сцинтиграфию костей скелета;
• магнитно-резонансную томографию (преимущественно, крестцовые суставы); МРТ показывает разрушительные изменения раньше, чем рентгенография.
• компьютерную томорафию;
• УЗИ;
• эхокардиографию.
К числу прочих исследований относят:
• артроцентез: анализ синовиальной жидкости (часто требуется для исключения инфекционного процесса, особенно при моноартикулярном артрите);
• антистрептолизин О (ASO) при подозрении на стрептококковую инфекцию;
• электрокардиографию.
Лечение болезни Рейтера
При синдроме Рейтера показаны консультации специалистов:
• гинеколога/уролога;
• ортопеда/ревматолога;
• офтальмолога;
• физиотерапевта;
• дерматолога;
• инструктора ЛФК.
Специфической терапии не существует, лечение направлено на облегчение симптомов. У 2/3 пациентов организм без приема лекарств справляется с болезнью, но у 30% развиваются хронические симптомы и осложнения.
Препараты при болезни Рейтера включают:
• НПВС (нестероидные противовоспалительные средства) — основа терапии, назначают Индометацин, Диклофенак, Напроксен, Мелоксикам, Целекоксиб, Рофекоксиб.
Учитывая, что при реактивном артрите курс лечения длительный, для избегания привыкания препараты чередуют.
• кортикостероиды;
Внутрисуставное и системное введение при отсутствии эффекта от НПВС, в острой стадии и в фазе обострения. Начинают с больших доз, которые постепенно уменьшают. Иногда прибегают к пульс-терапии метилпреднизолоном в течение 3-5 суток при тяжелой форме заболевания.
• антибиотики: тетрациклины, макролиды, фтохинолоны;
• препараты для нормализации иммунных реакций: Сульфасалазин, Метотрексат. Лекарства применяют для пациентов, у которых нет положительного ответа на прием НПВС или если есть противопоказания к назначению;
• Этанерцепт, Инфликсимаб – относительно новые лекарства, проводятся клинические исследования.
• препараты для нормализации кальциевого обмена.
Так как при длительном приеме антибиотиков могут активно размножаться грибковые патогены, в схему включают антимикотики.
При сильных болях в мышцах и суставах назначают физиотерапию: фонофорез протеолитических ферментов, глюкокортикостероидов, хондропротекторов; УВЧ, магнитную и лазерную терапию.
Синовиальная пункция может выполняться не только с диагностической, но и с лечебной целью. Избыточную жидкость убирают и вводят кортикостероиды.
Местная терапия подразумевает использование компрессов с диметилсульфоксидом и мазей/гелей с обезболивающим и противовоспалительным эффектом. При неосложненных формах госпитализация не требуется, но если есть признаки интоксикации, а поражение суставов множественное – показано стационарное лечение с дезинтоксикационной терапией.
При простатите на фоне синдрома Рейтера назначают антибиотик с учетом чувствительности, Простатилен (Витапрост), НПВС, физиопроцедуры.
Если пациент не получает стероидную терапию, ограничения в питании не нужны.
Пациенту с самого начала рекомендуют посильную физическую нагрузку и занятия физкультурой. По мере стихания воспаления нагрузку постепенно увеличивают.
Санаторно-курортное лечение возможно только вне обострения.
При поражении глаз назначают антибиотики и глюкокортикостероиды местно.
Упражнения при синдроме Рейтера

Перед началом лечебной физкультуры необходима консультация специалиста. Регулярное выполнение упражнений способствует:
• улучшению функции сустава;
• увеличению объема движений;
• укреплению мышц.
Гимнастика может выполняться, даже если есть воспаление и боль. Полезно плавание, так как вода уменьшает давление на суставы, что облегчает выполнение необходимого объема упражнений.
Приведем варианты, которые могут помочь справиться с недугом:
Ходьба: помогает наращивать силу и поддерживает гибкость суставов, укрепляет кости и снижает риск остеопороза.
Тай-чи: упражнения на основе боевых искусств древнего Китая, плавные круговые движения помогают расслабиться, поддерживают мобильность и улучшают диапазон движений.
Йога: облегчает боль в суставах, расслабляет мускулатуру.
Тренировки в теплой воде: уменьшают болевой синдром, увеличивают мышечную силу, подвижность в суставах.
Велосипед – хороший вариант для пациентов с артритом с низкой физической нагрузкой.
Бег трусцой на мягких поверхностях (вне острой стадии).
Ходьба/прогулки: вопреки распространенному мнению, бег не вызывает остеоартрита у людей с нормальными, неповрежденными коленями.
Чтобы упражнения принесли максимальную пользу, соблюдайте ряд правил:
• старайтесь быть последовательными;
• увеличивайте нагрузку постепенно;
• не занимайтесь в острый период;
• не переусердствуйте;
• слушайте сигналы тела;
• устанавливайте реалистичные цели;
• чередуйте отдых с активностью.
Каков прогноз для людей с синдромом Рейтера
Большинство пациентов полностью выздоравливают после первоначальной вспышки симптомов и возвращаются к привычной деятельности через 2-6 месяцев. Значение имеет раннее установление диагноза и адекватная терапия. В тяжелых случаях симптомы артрита могут длиться до 12 месяцев, но чаще они выражены умеренно. У 20-30% болезнь приобретает хроническое течение.
Исследования показывают, что у 15-50 % пациентов снова появятся симптомы через некоторое время. Возможно, что рецидивы связаны с реинфекцией. Боль в спине и артрит являются признаками, которые чаще всего носят рецидивирующий характер.
Длительно существующий нелеченый хламидиоз рассматривается одной из провоцирующих причин бесплодия, как у мужчины, так и у женщины.
Автор
Виктория Мишина
Дата публикации


комментарии