Лекарственная нефропатия
Содержание статьи:

Прием лекарств и парамедицинских средств может спровоцировать появление острой или хронической нефропатии, представляющей угрозу для жизни пациента. В 88% случаев нефрологи сталкиваются с патологическим процессом в почках на фоне употребления НПВП (нестероидных противовоспалительных препаратов). В группе риска находятся люди, вынужденные принимать большое количество таблеток для лечения сахарного диабета, патологий сердечно-сосудистой системы. Поражение гломерулярного аппарата почки, канальцев, интерстиция на фоне злоупотребления лекарствами может привести к необратимой ренальной дисфункции, когда единственным выходом станет трансплантация почки или заместительная очистительная терапия.
Клинические проявления вариативны, могут присутствовать полиурия и олигоанурия, никтурия, гематурия, протеинурия, болевой синдром в поясничной области, повышение артериального давления. Постановка диагноза опирается на оценку анамнеза, лабораторных данных (ОАМ, ОАК, биохимию крови, электролиты) и результатов клинико-нефрологического обследования, включающего: УЗИ с допплерографией почек, компьютерное и магнитно-резонансное сканирования, нефросцинтиграфию и нефробиопсию. Лечение зависит от степени выраженности патологии, для поддержания или восстановления почечной функции назначают антикоагулянты, антиагреганты, кортикостероидные препараты, гипотензивные средства, проводят дезинтоксикационную терапию.
Факторы риска

Лекарственную нефропатию чаще регистрируют у возрастных пациентов, на долю острого поражения почек на фоне приема медикаментов приходится около 20% от всех обращений к нефрологу. К факторам риска относят:
• пожилой возраст;
• период новорожденности;
• хронические сопутствующие заболевания почек в анамнезе, частые рецидивы хронического пиелонефрита;
• сердечно-сосудистую и печеночную недостаточность;
• стойкую гипертонию;
• состояния, приводящие к дегидратации (отказ от приема жидкости у пациента с нарушениями психики, тошнота, рвота, диарея, прием диуретических средств);
• одномоментный прием нескольких лекарств с нефротоксическим побочным эффектом;
• злоупотребление алкоголем;
• самолечение с использованием лекарств, обладающих нефротоксическим действием;
• схема лечения, включающая большие дозы НПВС;
• женский пол.
Что может привести к лекарственной нефропатии

К повреждению паренхимы почек приводит прием:
• Официнальных лекарств. Их, как правило, назначает врач, они прошли клинические испытания и в аннотации есть указание на негативное влияние на мочевыделительную систему. Если у пациента имеется сопутствующая патология, присутствует риск развития медикаментозной нефропатии. Доказано, что нефротоксичностью обладают антибактериальные лекарства: пенициллины, аминогликозиды, тетрациклины, фторхинолоны, сульфаниламиды, противотуберкулезные средства. К аналогичным последствиям может привести лечение цитостатиками, барбитуратами, НПВС, блокаторами Н-2 гистаминовых рецепторов, диуретиков. Нельзя полностью исключить контраст-индуцированную нефропатию после выполнения рентгеновских исследований (КТ, рентгенографии). При МРТ хелаты гадолиния приводят к нежелательным последствиям крайне редко, предикторами рассматривают острую почечную и хроническую недостаточность с азотемией и скоростью клубочковой фильтрации менее 30 мл/мин.
• Вакцин и сывороток. У 25% пациентов лекарственная нефропатия появляется после введения сывороточного препарата против столбняка, кори, стафилококков, гоновакцины, АКДС, АДС-М, АДС и пр. Риск осложнений со стороны почек возрастает, если у пациента ранее имели место реакции гиперчувствительности, а в организм поступили готовые антитела.
• Приверженность к самолечению биологически активными добавками. Не все БАДы одинаково полезны, при исследовании выяснилось, что в состав некоторых псевдолекарств входит ртуть, мышьяк, свинец, аристолохиевая кислота, инициирующая балканскую эндемическую нефропатию, и прочие субстанции с непонятной активностью.
Патогенез
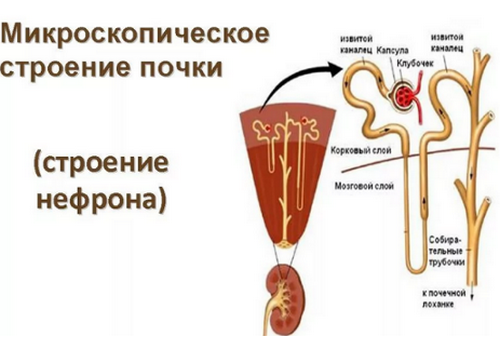
Повреждение структур почки развивается на фоне прямого токсического эффекта.
Патологическое воздействие проявляется:
• нарушением внутриклубочкового кровообращения;
• деструкцией канальцевого эпителия;
• сопутствующим воспалением;
• формированием кристаллов;
• рабдомиолизом;
• тромботической микроангиопатией.
Нефротоксическое вещество, попадая в организм, всасывается в кровь и повреждает проксимальные канальцы. В процессе деструкции происходит отложение кристаллов, синтезирующихся на фоне приема сульфаниламида и его производных, закупорка миоглобином при распаде тканей при рабдомиолизе, индуцированном статинами, ингибиторами моноаминоксидазы, некоторыми обезболивающими средствами. Разрушение канальцев приводит к нарушению фильтрационной способности. Сопутствующая анафилактическому шоку, тромботической микроангиопатии ишемия усугубляет ситуацию.
Иммунные комплексы, циркулирующие в крови, могут повреждать гломерулярные и канальцевые базальные мембраны. При их осаждении развиваются гломеруло- и тубулопатии. Аналогичные изменения выявляют морфологически и при реакции антител на химические субстанции, связанные со структурами почек.
При иммунном механизме развития нефропатии патологический процесс запускает гиперергическая реакция с нарушением циркуляции крови в мелких кровеносных сосудах почек, избыточная продукция гистамина и других медиаторов воспаления. Неадекватное поступление кислорода и питательных веществ в течение длительного времени в сочетании с альтерацией клеток приводит к коллагенозу и склерозу тканей, снижению/утрате функциональных способностей.
Симптомы лекарственной нефропатии

Клинические проявления многообразны и связаны с особенностями патогенеза лекарственной нефропатии. Острый процесс проявляется через 1-3 недели после начала приема препаратов с нефротоксическим действием. Для него типично развитие выраженного болевого синдрома, увеличение или резкое снижение суточного диуреза, иногда до полного отсутствия выработки мочи. У некоторых пациентов с сохраненным диурезом в урине обнаруживают кровь. При развитии осложнения в виде острой почечной недостаточности превалируют симптомы уремии: головная боль, резкая слабость, жажда, сухость во рту, бледность кожных покровов, зуд, сердцебиение.
Нефропатия, которая прогрессировала постепенно, имеет несколько иную симптоматику с преобладанием клиники нарастающей почечной недостаточности. Типичны отеки век, по мере усугубления патологического процесса - пастозность распространяется и на другие части тела. Пациент ночью мочится чаще, чем днем. Повышенное артериальное давление выявляют практически у всех больных, симптом плохо поддается медикаментозной коррекции.
Астенические проявления при лекарственной нефропатии могут обуславливаться анемией: типичны слабость, бледность, одышка. Если под токсическое воздействие попала не только система мочевыделения, могут присутствовать и другие жалобы, например, на скелетно-мышечные боли, появление изъязвлений в полости рта, характерных для стоматита, сбой менструальной функции.
Диагностические мероприятия
Во время предварительной беседы врач выясняет предрасполагающие к лекарственной нефропатии факторы, оценивает побочные эффекты принимаемых лекарств. Определенные сложности в установлении причины ренальной дисфункции могут возникнуть, если патологический процесс развивается постепенно. Алгоритм обследований включает:
• Анализы мочи. В пользу патологии свидетельствует низкий удельный вес, лейкоциты, белок, цилиндры, кристаллурия. Уточнить суточные колебания плотности урины можно с помощью пробы Зимницкого. Суточная микроальбуминурия определит потери белка с мочой в течение 24 часов.
• Исследование биохимических показателей крови. Ренальную дисфункцию с нарушением фильтрационной способности подтверждает повышение мочевины, креатинина, мочевой кислоты. В исследовании крови на электролиты показатели уровней калия, фосфора, кальция, натрия отличны от нормы.
• Инструментальные тесты. УЗИ почек демонстрирует уменьшение или увеличение размеров, диффузные и очаговые изменения в корковом и мозговом слое органов. Диагностика более обоснована для выявления сопутствующей нефропатии патологии. По показаниям возможно более глубокое обследование - компьютерная или магнитно-резонансная томография. Экскреторная урография из-за высокой нефротоксичности усилителя на основе йода проводится ограниченно. Противопоказанием к ее выполнению является повышение уровня креатинина и любая форма почечной недостаточности.
• Нефробиопсию. При неоднозначных результатах или прогрессировании ренальной дисфункции, несмотря на проводимое лечение, выполняют нефробиопсию. Морфологическое исследование позволяет оценить клубочки, интерстициальную ткань, мелкие сосудистые структуры, что важно для дальнейшей тактики ведения пациента и прогноза.
Лечение лекарственной нефропатии
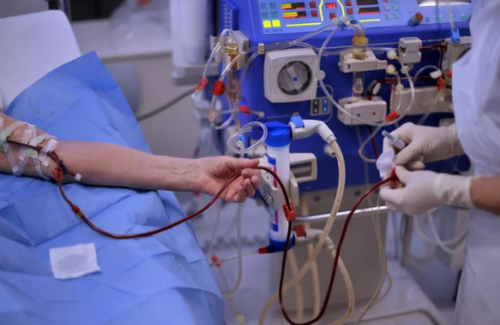
Схема терапии коррелирует с клинико-морфологической формой лекарственной нефропатии и генезом патологии. Важным этапом является полный отказ от препарата с потенциальным нефротоксическим действием. Острое состояние подразумевает элиминацию повреждающих субстанций из организма: использование антидотов, промывание желудка, гемосорбцию, плазмаферез, назначение слабительного, сорбентов. В зависимости от медицинской ситуации могут быть использованы:
• Кортикостероидные средства. Лечение глюкокортикостероидами в средних и высоких дозах оправдано при иммунном генезе нефропатии. Действие гормона направлено на купирование аутоиммунных и аллергических процессов.
• Симптоматическая терапия. По показаниям для коррекции водно-электролитного баланса, восстановления тканевой перфузии, стабилизации гемодинамики применяют внутривенные вливания растворов (коллоидных, кристаллоидных), препаратов с антиагрегантным, антикоагулянтным действием. При повышении артериального давления, вызванного сбоем в работе ренин-ангиотензинной системы, обоснован прием антигипертензивных лекарств.
• Заместительная ренальная терапия. При неэффективности медикаментозного лечения, нарастания показателей креатинина, усугублении клинических симптомов используют способы заместительной почечной терапии: гемодиализа, перитонеального диализа, гемофильтрации. Хроническая лекарственная нефропатия при длительном существовании может привести к постоянному гемодиализу/трансплантации почки.
Меры профилактики включают:
• отказ от одномоментного назначения нескольких препаратов, обладающих нефротоксическим действием;
• мониторирование уровня креатинина при длительном приеме лекарств;
• недопустимость самолечения;
• оценку взаимодействия лекарственных средств между собой при комбинированной схеме терапии.

комментарии