Пострадиационный энтерит и проктит
Содержание статьи:
Лучевая терапия является основой при лечении как первичных, так и рецидивирующих желудочно-кишечных и тазовых злокачественных новообразований. Комбинация хирургии, химио- и лучевой терапии обеспечивает наилучший возможный результат у пациентов со злокачественными новообразованиями данной локализации. Одним из основных и побочных эффектов лучевой терапии является развитие радиационного энтерита и проктита, которые имеют острые (ранние, через несколько недель) и хронические (поздние, через несколько месяцев или лет) проявления.
Прямое воздействие радиации в сумме более 50 Грей на слизистую оболочку кишечника приводит к острому лучевому энтериту. Осложнение встречается чрезвычайно часто; практически у каждого пациента наблюдаются некоторые проявления острого радиационного поражения желудочно-кишечного тракта в виде спазмов в животе, тенезмов, ургентных позывов на дефекацию, кровотечения, диареи. Лечение симптоматическое, важны превентивные меры. Клинические проявления у большинства пациентов проходят через несколько недель после прекращения лучевой терапии.
Тяжелое прогрессирующее заболевание может потребовать хирургического вмешательства, особенно при таких осложнениях, как образование свища, непроходимость, перфорация и кровотечение.
Эпидемиология
Ежегодно регистрируется около 200 000 случаев злокачественных опухолей брюшной полости и таза (рак предстательной железы, толстой кишки, прямой кишки, мочевого пузыря, шейки матки и эндометрия). Около половины из них подразумевают проведение лучевой терапии, и почти у всех пациентов на ее фоне развивается острый лучевой энтерит или проктит. Лишь у небольшой части этой группы (10%) болезнь принимает хроническое течение.
Патофизиология
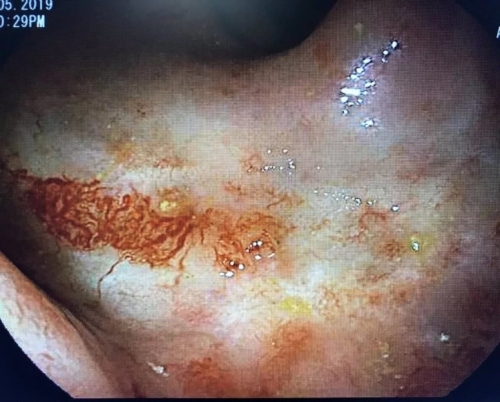
Гистопатологические данные при остром радиационном поражении кишечника включают следующие характеристики:
• атрофию слизистой оболочки;
• подслизистый отек;
• воспаление и инфильтрацию собственной пластинки с полиморфно-ядерными лейкоцитами и плазматическими клетками;
• разрушение глубоких слоев эпителия
Если повреждение подслизистой оболочки незначительно, эпителиальные клетки восстанавливаются и изменения регрессируют. И наоборот, серьезные деструктивные процессы приводят к прогрессированию повреждения слизистой оболочки, изъязвлениям и эрозии ворсин. Гистологические данные в острой фазе не коррелируют с клиническими симптомами, но степень мальабсорбции зависима от тяжести повреждения. При вовлечении соединительной ткани нарушается процесс эпителизации. Фиброз инициирует ишемию слизистой, в результате чего могут появляться изъязвления. Сопутствующая инфекция ускоряет появление язв.
При хроническом течении развивается облитерирующий эндартериит мелких сосудов в стенке кишечника, который поддерживает лимфоидную атрофию и фиброз подслизистой ткани в течение нескольких месяцев и лет. Это в конечном итоге ведет к атрофии слизистой оболочки, истончению кишечной стенки, контрактуре, обструкции. При длительно сохраняющихся изъязвлениях существует высокий риск формирования свищевого хода, кровотечения. На более поздних стадиях толстая и прямая кишка подвержены развитию радиационно-индуцированных карцином.
Этиология

Пострадиационный энтерит и проктит связан с повреждением липидного слоя клеточной мембраны, белков и ДНК. Эффекты наиболее заметны в тканях, состоящих из клеток с высокой митотической скоростью.
Некоторые факторы и тип лучевой терапии могут усиливать последствия лучевого повреждения кишечника. К лучевой энтеропатии предрасполагают:
• пожилой возраст пациента;
• предыдущие операции на брюшной полости, приводящие к образованию внутрибрюшинных спаек, фиксирующих отделы тонкой или толстой кишки в области облучения;
• хронический воспалительный процесс органов малого таза;
• повышенное кровяное давление;
• сахарный диабет;
• дефицит массы тела;
• другие факторы риск - коллагеновые сосудистые заболевания, пигментная ксеродерма, синдром Коккейна (генетически обусловленное нарушение репарации ДНК);
• одновременное с лучевой терапией получение химиопрепаратов.
Анализ факторов риска показал, что повторные лапаротомии, гипертония и худощавое телосложение имеют самую высокую корреляцию с развитием радиационного энтерита.
Степень повреждения кишечника напрямую связана с общей дозой облучения, фракционированием и распределением ее в тканях, периферических по отношению к целевой области. На ранних этапах развития лучевой терапии отмечалось, что большие однократные дозы облучения вызывают серьезные или даже летальные побочные эффекты; та же кумулятивная доза в виде небольших фракций в течение нескольких дней или недель переносилась лучше.
Симптомы пострадиационного энтерита и проктита

Степень выраженности клинических проявлений вариативна, приблизительно 15-20% пациентов нуждаются в изменении терапии. Жалобы могут появиться во время проведения ЛТ (острый энтерит и проктит) и даже через несколько лет после (хронический).Наиболее распространенные симптомы:
• спастическая боль в животе;
• тенезмы;
• тошнота и рвота;
• отсутствие аппетита;
• диарея;
• кровянистый стул;
• болезненность в области прямой кишки;
• ощущение присутствия инородного тела в анусе;
• выделение слизи из прямой кишки;
• повышение температурной реакции.
В области малого таза в зону облучения при проведении радиотерапии попадает мочевой пузырь, при развитии постлучевого цистита ожидаемы жалобы на частое мочеиспускание с резями, ургентные позывы и пр.
Почти у всех пациентов, которые получают более 1,5 Гр / день, развивается острый лучевой энтерит, либо во время лечения, либо вскоре после его завершения. У 5-10% пациентов воздействие на кишечник общей дозы, превышающей 50 Гр, приводит к развитию тяжелого хронического лучевого энтерита.
Диагностика
Лабораторные исследования включают:
• общий анализ крови.
У пациентов с острым радиационно-индуцированным повреждением кишечника общий анализ крови может находиться в пределах контрольного диапазона. При хронической травме может отмечаться анемия на фоне кровопотери и недоедания. Повышенное количество лейкоцитов диагностируют при непроходимости тонкой кишки и внутрибрюшном сепсисе из-за перфорации кишечника или некроза.
• электролиты крови.
Исследование метаболитов показывает электролитные нарушения.
• печеночные пробы.
Нарушение всасываемости питательных веществ приводит к повышению АСТ, АЛТ.
• культуральный анализ.
Бакпосев кала поможет определить чем вызвана диарея: бактериальной инфекцией или постлучевым воспалением.
• определение концентрации желчных кислот в кале.
Снижение реабсорбции желчных кислот и витамина В12 способствует диарее. Тесты показывают повышенное их содержание.
Другие анализы для определения кишечной абсорбции: определение концентрации фекальных жиров, тест Шиллинга на поглощение витамина В12, анализ на непереносимость лактозы и пр.
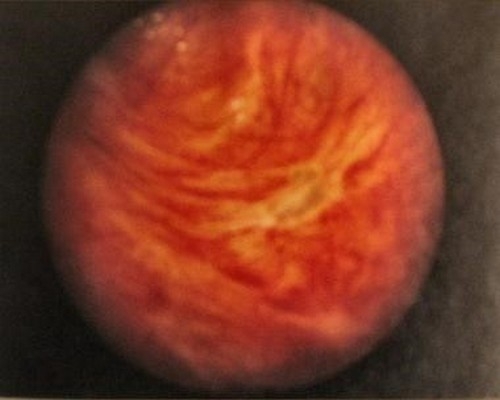
Инструментальная диагностика подразумевает выполнение:
• рентгенографии органов брюшной полости. Изменения при невыраженном постлучевом повреждении неспецифичны, но исследование может показать кишечную непроходимость или перфорацию.
• компьютерной томографии. КТ брюшной полости и органов таза более информативный способ визуализации, на томограммах можно отличить полную обструкцию от частичной, установить локализацию. Исследование полезно для определения рецидива рака.
• эндоскопии. Эндоскопическая диагностика обычно не проводится в острой фазе пострадиационного энтерита из-за высокого риска перфорации. Колоноскопия может потребоваться для установления диагноза или лечения кровоизлияния. Слизистая кишечника и прямой кишки при пострадиационном энтерите и проктите рыхлая, отечная, с участками поверхностных эрозивных дефектов. Во время диагностической процедуры может быть взят образец ткани для биопсии. Патоморфологическое заключение необходимо для дифференциации областей лучевого поражения от злокачественного новообразования.
К инструментальной диагностики прибегают при отсутствии эффекта от консервативной терапии. Дифференциацию проводят со следующими заболеваниями и состояниями:
• послеоперационная кишечная стриктура;
• проктит и энтерит иной этиологии;
• защемленная грыжа;
• дисбиоз кишечника;
• кишечная непроходимость;
• дивертикулез;
• геморрой.
Лечение

Большинство пациентов хорошо реагируют на консервативную терапию, но повторяющиеся симптомы часто требуют хирургического вмешательства. Показания к операции включают:
• перфорацию;
• обструкцию (наиболее частое проявление хронического лучевого энтерита);
• свищ;
• кровотечение (распространенное проявление хронического лучевого проктита).
Превентивные меры
Меры, предназначенные для уменьшения или предотвращения возникновения радиационной энтеропатии, являются неотъемлемой частью при проведении лучевой терапии. Профилактика включают медикаментозную терапию для уменьшения воздействия радиации на желудочно-кишечный тракт. Необходимые препараты:
• Сульфасалазин (пероральный и в виде клизм) помогает снизить частоту и тяжесть радиационной энтеропатии у пациентов, получающих лучевую терапию с помощью внешнего луча в области таза.
• Амифостин, пролекарство, действует как протектор. Защищает клетки, удаляя свободные радикалы и стабилизируя ДНК за счет активных метаболитов. Назначают внутривенно и в виде клизмы. Доказано снижает развитие лучевого проктита у пациентов, получающих стандартную радиотерапию при раке прямой кишки.
• Сукральфат - гастропротектор, служит для защиты слизистой оболочки кишечника от радиационного воздействия. Введение пероральное и трансректальное. При развившемся кровотечении уменьшает его интенсивность.
• Глютамин - аминокислота, улучшает метаболические процессы в энтероцитах.
• Пребиотики, пробиотики и витамины с микроэлементами способствуют восстановлению микрофлоры, оказывают общеукрепляющее действие.
Препараты для купирования/уменьшения симптомов включают:
• противодиарейные средства;
• противорвотные;
• стероидные гормоны;
• обезболивающие лекарства и спазмолитики;
• антибиотики при выраженном дисбактериозе с преобладанием патогенной флоры.
Правильное питание

Для профилактики пострадиационного поражения кишечника и в рамках реабилитации пациенту рекомендуют придерживаться определенного режима питания. Исключению подлежат:
• жирные молочные продукты (кефир, ряженку, натуральный йогурт в небольших количествах можно оставить, при условии, если нет лактазной недостаточности);
• жирная пища;
• орехи и семена;
• цельнозерновой хлеб;
• сырые овощи и фрукты;
• бобовые, попкорн;
• специи и зелень;
• колбасы;
• майонез, маргарин;
• подсластители и усилители вкуса;
• кофе, шоколад.
Недопустимо употребление спиртных напитков, лимонада, курение.
Включение в рацион некоторых продуктов поможет справиться с энтеропатией:
• рыба;
• курица и нежирное мясо;
• бананы;
• яйца;
• белый хлеб;
• картофель;
• макароны;
• тушеные и запеченные овощи;
• яблочный и виноградный соки.
Необходимо следить за потреблением достаточного объема жидкости, что важно для предотвращения обезвоживания. Отвары трав, несладкие "легкие" компоты, артезианская вода без газа - питье, которое не нарушает работы кишечника. Вся пища должна готовиться с помощью щадящей термической обработки: на пару, путем отваривания, тушения, запекания.
Прогноз
Прогноз определяется в каждом случае индивидуально, зависит от особенностей организма, сопутствующей патологии, стадии опухолевого процесса. Большинство пациентов ограничиваются консервативной терапией, и только у 10% выполняют резекцию пораженной части кишечника. Четкое следование рекомендациям врача, адекватная гигиена, соблюдение диеты, приверженность лечению помогают справиться с пострадиационным энтеритом и проктитом.
Автор
Виктория Мишина
Дата публикации



комментарии