Лактационный мастит
Что такое лактационный мастит
Лактационный мастит - воспалительный процесс в молочной железе на фоне грудного вскармливания. Наиболее часто болезнь возникает в первые три месяца лактации. С патологией сталкиваются 20-30% женщин, преимущественно первородящих.
Клинические проявления включают боль в груди, покраснение кожного покрова над очагом воспаления, повышение температуры, слабость. Если симптомы сохраняются более 12–24 часов, присоединяется бактериальная микрофлора, вызывающая инфекционный лактационный мастит. При своевременном проведении антибактериальной терапии и налаживании техники грудного вскармливания у большинства женщин состояние нормализуется, госпитализация для оперативного вмешательства требуется лишь в 2% случаев. Наиболее частое осложнение лактационного мастита - абсцесс молочной железы. Маммологи рассматривают патологию, как предотвратимое осложнение во время грудного вскармливания, но многие женщины не получают необходимой информации, чтобы не допустить развитие мастита во время кормления или справиться с заболеванием.
Факторы риска
Короткая уздечка, препятствующая нормальному грудному вскармливанию
К значимым факторам риска патологии относят:
• ношение в период лактации тесных бюстгальтеров;
• использование ручного молокоотсоса;
• пренебрежение правилами гигиены;
• хронические инфекции в организме;
• патологии, сопровождающиеся иммуносупрессией (гепатит, сахарный диабет и пр.) в анамнезе;
• никотиновая интоксикация;
• чрезмерная усталость и стресс;
• плохое питание (недостаток в рационе белков, жиров и углеводов);
• внезапное прекращение грудного вскармливания, разлука с ребенком;
• операции, выполненные ранее на молочной железе;
• дерматит ареолы и соска;
• местная травма молочной железы;
• диагностированный во время предыдущей лактации мастит;
• аномальное строение сосков.
Болезненность сосков - фактор риска, предрасполагающий грудь к маститу. В первые недели вскармливания гиперчувствительность и дискомфорт возникают из-за плохого захвата ребенка молочной железы. Использование прокладок из ненатуральных тканей может вызвать раздражение сосков из-за скопившейся влаги.
Трещины сосков провоцируют боль и служат воротами для проникновения бактерий, вызывающих воспаление. Исследование показало, что местное использование мазей с антибиотиками у матерей с положительным результатом на Staphylococcus aureus способствует эпителизации трещин.
Стаз в молочных протоках вызывает мастит. Состояние проявляется в виде локализованной болезненности груди из-за скопления молока. На пораженной груди имеется плотная, красная, болезненная область, а на соске - болезненный белый пузырь размером 1 мм из-за чрезмерного разрастания эпителия или скопления жира.
Грибковая инфекция увеличивает риск лактационного мастита, вызывая трещины на сосках или застой молока. Следует подозревать дрожжевую инфекцию, когда боль - часто описываемая как стреляющая от соска через грудь к стенке грудной клетки - не соответствует клиническим данным. Состояние связано с другими дрожжевыми инфекциями - молочницей полости рта или пеленочным дерматитом.
Врожденные патологии ротовой полости у ребенка, например, заячья губа или волчья пасть, характеризующиеся расщелиной в средней части неба, приводят к травме сосков и увеличивают риск развития воспалительного процесса в молочной железе. Новорожденные с короткой уздечкой не способны полноценно опорожнять грудь, что также приводит к лактационному маститу.
Причины
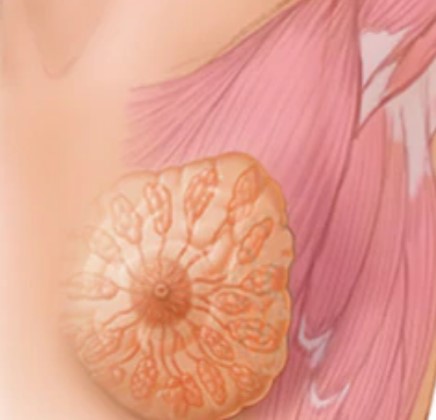
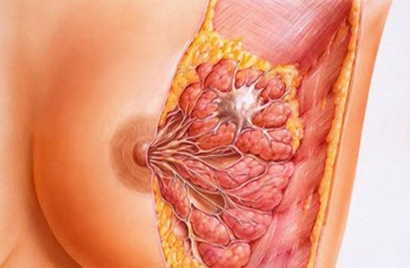
Структура молочной железы сложна, включает жир, железистую и соединительные ткани, дольки, протоки, кровеносные сосуды
Первоначально развивается лактостаз на фоне плохого оттока молока, связанный с травматизацией соска. В результате формируется отек и сжатие одного или нескольких молочных протоков. Секрет застаивается, сгущается, присоединение бактериальной флоры запускает воспалительный процесс. Микроорганизмы при попадании в благоприятную среду начинают активно размножаться с выделением экзо- и эндотоксинов, что приводит к общей интоксикации организма. Чрезмерное растяжение альвеолярных клеток способствует к проникновению молока в окружающие соединительные ткани. Наличие секрета вне протоковой системы молочной железы вызывает локализованную иммунную реакцию с последующим воспалением и отеком. Если молоко попадает в кровоток через капиллярную систему, то даже при отсутствии инфекции у женщины возникает иммунный ответ с повышением температуры и недомоганием. При мастите происходят изменения в биохимическом и клеточном составе грудного молока, приводящие к снижению выработки секрета и повышению концентрации иммунных комплексов.
Определенная роль принадлежит эндогенной гормональной регуляции лактации. Сразу после родоразрешения уровни прогестерона и эстрогена снижаются, а пролактина и окситоцина повышаются. Несогласованность процессов образования и выведения молока приводит к лактостазу и маститу.
Симптомы лактационного мастита
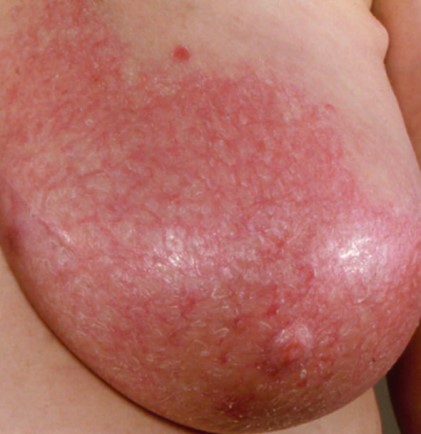
Типичный вид груди при мастите
Симптомы воспалительного процесса молочной железы возникают внезапно, включают:
• неприятные ощущения в груди, локальное повышение температуры;
• нагрубание, отек железы;
• обнаружение болезненного участка/участков уплотнения;
• постоянную боль и жжение, усиливающиеся во время кормления ребенка;
• покраснение кожи, часто клиновидной формы;
• ухудшение общего самочувствия, слабость;
• лихорадку (38 С и выше) с ознобом, мышечные боли.
Как правило, воспалительный процесс развивается в одной молочной железе, при двустороннем процессе вероятность сохранить вскармливание после лечения меньше. При увеличении инфильтрата, появления флюктуации, усиления признаков общей интоксикации и реакции регионарных лимфатических узлов есть высокая вероятность абсцедирования.
Дифференциацию проводят между лактостазом, раком молочной железы. Для лактостаза нетипичны покраснение кожи и гипертермическая реакция, после сцеживания женщина испытывает облегчение. Застой молока обнаруживают в обеих железах. Злокачественную опухоль исключают с помощью инструментально-лабораторной диагностики после отсутствия эффекта антибактериальной терапии.
Диагностика
Женщины обычно обращаются за помощью к хирургу, терапевту, маммологу. Диагноз устанавливают после осмотра груди и оценки общего состояния. Обнаружение двух и более признаков из приведенного выше списка подтверждает диагноз. Клинико-лабораторные исследования могут включать:
• Общий анализ крови. Регистрируют сдвиг лейкоцитарной формулы влево, ускоренную скорость оседания эритроцитов.
• Посев грудного молока и отделяемого из ротовой полости ребенка. Помещение биоматериала на питательные среды с целью верификации возбудителя требуется при отсутствии положительной динамики на фоне антибиотикотерапии в течение двух суток, рецидивирующем течении заболевания, инфицировании в больничных условиях. Исследования показывают, что положительные посевы могут быть результатом нормальной бактериальной колонизации, а отрицательные - не исключают мастита.
• Маммография, ультразвуковое сканирование. Углубленная диагностика необходима при подозрении на редкую воспалительную форму рака молочной железы, который имеет сходную с маститом симптоматику.
Если признаки неблагополучия сохраняются после завершения приема антибиотиков, данные УЗИ и рентгенографии неоднозначны, для исключения опухолевого процесса выполняют магнитно-резонансную томографию, биопсию.
Лечение лактационного мастита

Самостоятельный выбор антибиотика при лактации недопустим, так как многие препараты оказывают неблагоприятное воздействие на ребенка через молоко
Лечение патологии начинают с совершенствования техники грудного вскармливания. Врач объясняет матери важность дренирования груди даже при сохранении болевого синдрома. В противном случае будет увеличиваться застой секрета и с большей вероятностью разовьется абсцесс. Женщине рекомендуют полноценный отдых. Поскольку в момент развития мастита мать и ребенок в большинстве наблюдений колонизируются одними и теми же микроорганизмами, кормление грудью можно продолжать, не беспокоясь о том, что бактериальная инфекция передается ребенку. Исследования продемонстрировали, что молоко из груди при мастите содержит повышенный уровень некоторых противовоспалительных компонентов, которые выполняют защитную функцию в организме младенца. Продолжение грудного вскармливания не представляет опасности для ребенка, но оставляет больше шансов на кормление грудью после разрешения мастита и позволяет наиболее эффективно удалять грудное молоко из пораженного участка. Некоторым детям может не нравиться вкус молока из инфицированной груди, возможно, из-за повышенного содержания натрия. В этих случаях специалисты рекомендуют сцеживание и утилизацию продукта. При мастите есть вероятность вертикальной передачи вируса иммунодефицита человека (ВИЧ) от матери к младенцу, поэтому женщины с данной нозологией должны быть информированы о проблеме. Возобновить вскармливание данной категории лиц можно после полного купирования воспалительного процесса.
При инфицировании грибковыми возбудителями важно одновременное лечение матери и младенца. Эффективны местные средства: нистатин (для ребенка и женщины), миконазол или кетоконазол (только для матери). Применение 1% генцианвиолета (антисептик метиловый фиолетовый) в воде - недорогая и часто эффективная альтернатива. Перед кормлением раствор наносят ватным тампоном на часть рта младенца, которая соприкасается с соском. После - обрабатывают сосок. Процедуру повторяют в течение 3-4 дней.
Френотомия при короткой уздечке языка ребенка уменьшает травматизацию. Операция представляет собой несложную процедуру, которую можно проводить без анестезии. Разрез выполняют через полупрозрачную полосу ткани под языком, избегая любых кровеносных сосудов и тканей, содержащих нервы или мышцы.
Помимо обеспечения адекватного дренирования альвеол, лечение лактационного мастита подразумевает использование антибиотиков. Поскольку наиболее распространенным возбудителем инфекции является S. aureus, препараты, эффективные против этого организма, назначают эмпирически. Стандартный курс составляет 10-14 дней.
Согласно существующим клиническим рекомендациям мастит у кормящих женщин лечат с помощью антибактериальных средств, включая:
• амоксициллин;
• цефалексин;
• ципрофлоксацин;
• клиндамицин;
• триметоприм (не рекомендуют женщинам, кормящим грудью здоровых младенцев младше двухмесячного возраста, а также детей с ограниченными возможностями);
• диклоксациллин.
Ципрофлоксацин, клиндамицин и триметоприм эффективны также против метициллин-резистентного золотистого стафилококка.
Поскольку амбулаторная инфекция S. aureus (MRSA) становится все более распространенным явлением, необходимо знать о чувствительности этого организма, способного вызвать сепсис у ребенка. Микроорганизмы, отличные от S. aureus, редко провоцируют лактационный мастит. К ним относят Candida albicans, а также бета-гемолитический Streptococcus группы A, Streptococcus pneumoniae, Escherichia coli и Mycobacterium tuberculosis.
Развитие абсцесса, который проявляется аналогично маститу, лечат хирургическим дренированием или пункционной аспирацией. Грудное вскармливание можно продолжать, за исключением случаев, когда мать тяжело больна или послеоперационный рубец попадает в рот ребенка. При выраженном болевом синдроме врач может назначить препарат из группы НПВС (ибупрофен), полезны компрессы: до кормления теплые, после - холодные.
Для нормализации самочувствия и состояния женщины значимы:
• полноценный сон и отдых;
• избегание стрессовых ситуаций;
• усиленный питьевой режим;
• правильное питание;
• антисептическая обработка рук перед кормлением;
• избежание длительных перерывов между кормлениями, способствующих застою молока;
• правильная фиксация ребенка;
• легкий (без травматизации) массаж от пораженного участка к соску;
• начало процесса с пораженной молочной железы - голодный младенец сосет интенсивнее;
• изменение позы во время кормления;
• ношение поддерживающего бюстгальтера.
Если естественное кормление невозможно или недостаточно для полного опорожнения груди, используют сцеживание вручную или с помощью молокоотсоса (последний способ более предпочтителен, так как обеспечивает лучшее дренирование). Не рекомендовано прекращать лактацию в острый период: если женщина решила отлучить ребенка от груди, лучше сделать это после выздоровления. Сбалансированное регулярное поступление белков, жиров, углеводов, витаминов и минералов, адекватный питьевой режим должны быть обеспечены в период лактации. При возникновении вопросов по технике грудного вскармливания женщина может обратиться к гинекологу, педиатру или специалисту по ГВ.


комментарии