Физиология менструального цикла и патологии
Содержание статьи:
Менструальный цикл — строго регулируемый физиологический процесс, основное предназначение которого создание полноценной яйцеклетки, пригодной к оплодотворению. С начала менструации (менархе) до ее прекращения (менопаузы) ежемесячное менструальное кровотечение регулируется гипоталамическими и гипофизарными гормонами.
Даже самые незначительные изменения их уровня могут привести к нарушениям цикла. Различные внешние условия и факторы (например, прием некоторых лекарств, стресс, смена климатической зоны) могут изменять гормональный фон, что не является патологией. О болезненных изменениях судят на основании изменений частоты, интенсивности и длительности кровотечения.
Общие проявления патологии менструального цикла:
• аменорея (отсутствие менструаций);
• дисменорея (болезненные менструации);
• меноррагия (увеличение частоты и объема выделений).
Дискомфорт до начала менструации, сопровождающийся психическими, желудочно-кишечными и/или неврологическими симптомами, называется предменструальный синдром.
Физиология менструального цикла
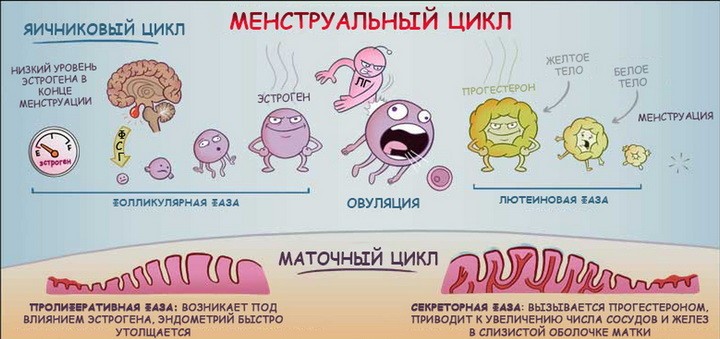
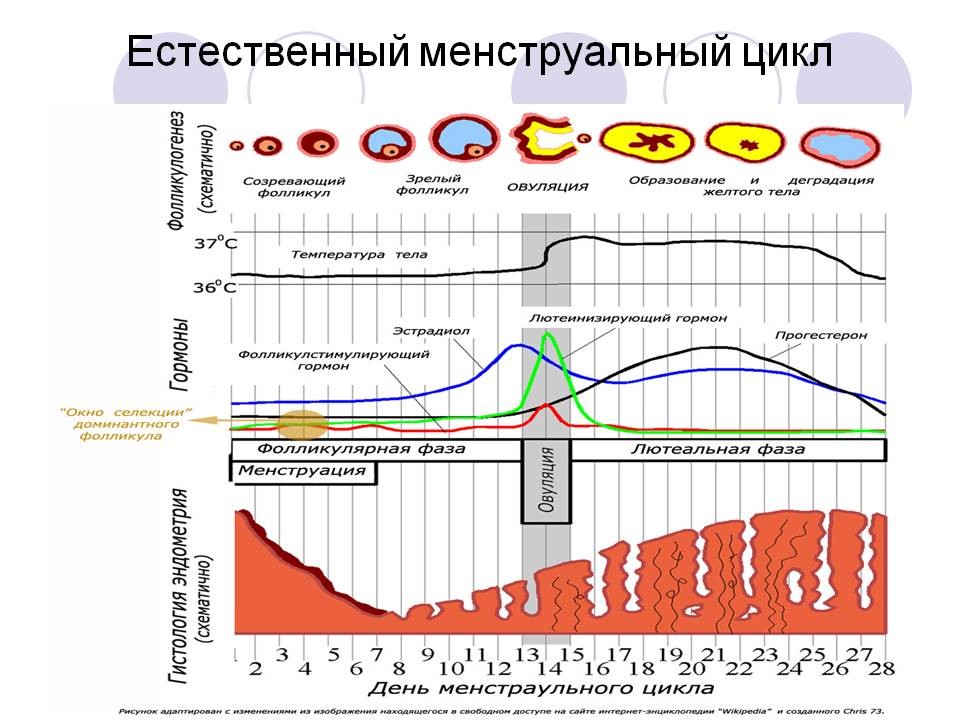
Гормоны гипоталамуса, гипофиза и гонад координируются, чтобы выпустить один зрелый ооцит (реже несколько).
Гонадотропин-рилизинг-гормон стимулирует переднюю долю гипофиза, что способствует выработке фолликулостимулирующего гормона (ФСГ). Под действием ФСГ в яичниках начинается производство яйцеклеток; растущие фолликулы продуцируют эстрадиол и ингибин. При повышении уровня устанавливается отрицательная обратная связь с гипофизом, в результате чего происходит ингибирование выработки ФСГ и лютеинизирующего гормона (ЛГ).
Один фолликул начинает доминировать, уровень эстрадиола становится пиковым до всплеска ЛГ, высокие уровни эстрадиола индуцируют положительную обратную связь с гипофизом, и уровни ЛГ и ФСГ повышаются. Происходит овуляция — зрелый ооцит высвобождается из доминирующего фолликула, а желтое тело начинает вырабатывать прогестерон.
Увеличение прогестерона замедляет выброс ЛГ. Снижение его уровня вызывает редуцирование желтого тела, синтез прогестерона и эстрадиола падает. На гормональную цепь обратной связи оказывают влияние и другие гормоны (пролактин), нейротрансмиттеры (опиоиды, ацетилхолин, норадреналин).
Менструальная боль и аномалии цикла
Нарушения менструального цикла включают изменения частоты и интенсивности менструации, а также такие симптомы, как выраженные боли в животе, жалобы на желудочно-кишечный тракт и / или психические симптомы.
Дисменорея (менструальная боль)

Первичная дисменорея
При первичной дисменорее появляются боли в нижней части живота незадолго или во время менструации (при условии, что какие-либо состояния, позволяющие объяснить данные симптомы, отсутствуют).
Согласно статистике, до 90% женщин сталкиваются с дисменореей.
Этиологическая связь неизвестна, но отмечены некоторые предрасполагающие факторы:
• раннее менархе;
• отсутствие беременностей и родов в анамнезе;
• курение;
• ожирение;
• отягощенная наследственность.
Патофизиология: увеличение простагландина (PGF2 альфа) эндометрия приводит к вазоконстрикции/ишемии и более сильным сокращениям матки.
Клинические особенности:
• схваткообразная боль внизу живота, пояснице, промежности, бедрах;
• самостоятельное купирование болевых ощущений в течение первых 1-3 дней менструации;
• диарея;
• головная боль;
• усталость;
• тошнота.
Диагностика: первичная дисменорея – диагноз исключения; условия, вызывающие вторичную дисменорею должны быть исключены.
Лечение
Симптоматическое лечение: снятие боли (НПВС, спазмолитики), местное применение тепла;
гормональные контрацептивы (комбинированные пероральные противозачаточные таблетки, ВМС с прогестогеном).
Вторичная дисменорея
Вторичная дисменорея дает схожие клинические проявления, но при этом есть основное заболевание, способствующее развитию симптоматики.
Возможные причины:
• использование внутриматочной спирали;
• воспалительные заболевания тазовых органов;
• миома матки;
• аденомиоз;
• психологические факторы.
Диагностические мероприятия, клинические особенности и лечение зависят от основной причины.
Аменорея (прекращение менструации)
Первичная аменорея
Определение: отсутствие менструаций (менархе) в возрасте 16 лет и старше.
Этиология:
• аномалии строения органов женской половой сферы: атрезия, вагинальная перегородка, синдром Майера-Рокитанского-Кюстнера.
• занятия тяжелыми видами спорта, прием анаболических стероидов;
• девушки с задержкой роста и замедлением развития.
• гипогонадизм;
• гипергонадотропный гипогонадизм;
• гипогонадотропный гипогонадизм;
• пациентки с вирилизацией;
• врожденная гиперплазия надпочечников;
• синдром поликистозных яичников.
Вторичная аменорея
Определение: отсутствие менструаций более 3 месяцев (у женщин с ранее регулярными циклами) или в течение 6 месяцев (у женщин с нерегулярными циклами).
Этиология:
• беременность — наиболее распространенная физиологическая причина вторичной аменореи
• овариальные расстройства;
• эндометриоз;
• гипогонадизм;
• гипергонадотропный гипогонадизм;
• гипогонадотропный гипогонадизм (например, при нервной анорексии, жесткой диете, заболеваниях ЖКТ и пр.);
• гипотиреоз (понижение уровня Т3/Т4 приводит к увеличению тиеротропин рилизинг гормона и пролактина, синтез ГнРГ и эстрогенов при этом замедляется.
Функциональная гипоталамическая аменорея
Этиология: чрезмерная физическая нагрузка, снижение потребления калорий, стресс.
Патофизиология: состояния, сопряженные с повышенным расходом энергии приводят к тому, что организм начинает снижать репродуктивный потенциал, блокируя синтез ГнРГ в гипоталамусе.
На фоне ингибирования секреции ФСГ и ЛГ развивается ановуляция, вторичная аменорея и бесплодие.
Лечение:
• изменение образа жизни;
• избегание стрессовых ситуаций/прием специальных препаратов;
• нормализация питания/пищевого поведения; увеличение массы тела при недостатке (ИМТ19 кг / м).
• пульсирующая терапия ГнРГ или лечение гонадотропином для индукции овуляции.
Физиологическая аменорея абсолютно нормальна до менархе, после менопаузы, во время беременности и лактации.
Аномальное маточное кровотечение

О дисфункциональном маточном кровотечении говорят, если нарушена регулярность менструаций, продолжительность или интенсивность (обильные выделения или, наоборот, скудные).
Выделяют структурные и неструктурные причины.
К первым относят:
• полип;
• аденомиоз;
• лейомиому;
• малигнизацию/гиперплазию.
Неструктурные причины:
• коагулопатии;
• овуляторная дисфункция;
• нарушения в ткани эндометрия;
• ятрогенные повреждения;
• неустановленные причины.
| Описание | Общие причины | ||
| Изменения общей длины цикла | Полименорея | Циклы с интервалами < 21 день | Менархе, менопауза, психологический стресс |
| Олигоменорея | Циклы с интервалом 35-90 дней | Беременность (включая внематочную);
СПКЯ; недостаточное потребление калорий (например, из-за нервной анорексии). | |
| Изменения длительности и / или интенсивности менструаций | Гиперменорея | Сильные менструации с потерей крови >150 мл (возможно, видимые сгустки крови) | Рак эндометрия/ гиперплазия; эндометриоз |
| Меноррагия | Объем кровопотери > 80 мл и / или продолжительность менструации > 7 дней | ||
| Гипоменорея | Очень скудная кровопотеря (<25 мл) | Атрофия эндометрия; нарушение пищевого поведения; хронический эндометрит; использование оральных контрацептивов | |
| Изменения в сроках менструации | Метроррагия | Кровотечение между периодами | Овариальная недостаточность; миома; рак эндометрия/гиперплазия; рак шейки матки; использование оральных контрацептивов. |
| Менометроррагия | Тяжелые и нерегулярные кровотечения | ||
| Прочие | Минимальные следы крови наблюдается в нескольких условиях: | После овуляции; эндометриоз; при приеме некоторых гормонов; миомы, полипы, карциномы; контактное кровотечение (например, у пациентов с карциномой шейки матки или при гинекологическом обследовании); во время беременности: может указывать на начало аборта |
Диагностика
• Диагностика включает сбор анамнеза (возраст менархе, продолжительность цикла и регулярность, беременности и роды, особенности протекания, семейный анамнез, жалобы).
• Физический осмотр.
• Мазок по Папаниколау для исключения цервикальной карциномы.
• Взятие биоматериала для микроскопии/мазки на ИППП.
• Анализ крови (анемия, расстройства кроветворения).
• Тестирование на беременность.
• По показаниям: исследование уровня гормонов щитовидной железы, пролактина, сывороточного железа.
• Ультразвуковая диагностика: исключение структурных аномалий и оценка толщины эндометрия.
• Биопсия.
Показания к проведению биопсии:
• толщина эндометрия ≥ 4 мм у женщины в постклимактерическом периоде;
• возраст пациентки > 35 лет с факторами риска присоединения гиперплазии, например, ожирение.
Лечение
Проведение экстренной терапии у женщин с нестабильной гемодинамикой: введение растворов, переливание крови, внутриматочная тампонада.
При остром аномальном маточном кровотечении со стабильной гемодинамикой назначают конъюгированный эстроген в высоких дозах.
Альтернативная схема: использование ОКС или пероральных прогестинов, транексамовая кислота.
Меноррагия
Овуляторное кровотечение
Лечение:
• транексамовая кислота;
• оральные контрацептивы;
• прогестин перорально, внутривенно или внутриматочно (введение внутриматочной спирали с гормоном).
Ановуляторное кровотечение
Лечение:
Прогестин перорально в течение 10 дней или в составе ВМС, оральные контрацептивы.
Хирургическое лечение
Показания:
• тяжелое кровотечение;
• отсутствие эффекта от консервативной терапии;
• противопоказания к назначению гормонотерапии (рак молочной железы, эндометрия);
• сопутствующая патология, устранить которую можно только оперативным путем.
Виды операций:
1. Дилятация и кюретаж матки с гистероскопией: используют для выявления внутриматочных патологий, взятия образцов ткани, удаления избыточного слоя эндометрия.
2. Эндометриальная абляция выполняется, если есть противопоказания к другим методам хирургии или отсутствует эффект.
3. Эмболизация маточных артерий — терапия первой линии у женщин с артериовенозной мальформацией.
4. Гистерэктомия — органоуносящая операция, обоснована, если все другие меры были безуспешны.
Предменструальный синдром

ПМС – дискомфорт и некоторые функциональные нарушения незадолго до начала менструации. Встречается у 5-10% женщин.
Клинические особенности
Начало симптомов за 5 дней до месячных; симптомы пропадают в течение 4 дней после их начала.
Боль: диспареуния, нагрубание молочных желез, головная боль, боль в пояснице, в нижних отделах живота.
Желудочно-кишечный тракт: тошнота, диарея, изменения аппетита.
Тенденция к задержке жидкости/образованию отеков.
Неврологические проявления: мигрень, плаксивость, перепады настроения, сонливость, депрессия.
В тяжелых случаях психиатром женщине может быть установлен диагноз: Предменструальное дисфорическое расстройство (тяжелая форма симптомов, которые мешают повседневной жизни, включая аномальные разногласия с семьей, друзьями, коллегами).
Диагностика
Диагноз устанавливаю при беседе с пациенткой. Необходимо исключить эндокринные патологии и основные депрессивные расстройства.
Лечение
• Изменение образа жизни: упражнения, прогулки на свежем воздухе, отказ от курения и алкоголя.
• НПВС при болях.
• Оральные контрацептивы.
• Антидепрессанты по назначению психиатра.
Овуляторный синдром
Возникает в период овуляции в середине цикла, сопровождается односторонним болевым синдромом внизу живота, в гипогастрии или в подвздошной области.
Длительность вариативна: от нескольких часов до нескольких суток.
У некоторых пациенток повышается температура до субфебрильных цифр, появляются диспепсические расстройства. Состояние не угрожает жизни, хотя и ухудшает ее качество.
Коричневатые выделения из влагалища в небольшом количестве.
Овуляторный синдром регистрируют у 20% женщин, предрасполагающий фактор – хронический воспалительный процесс в тазовых органах, спайки, кисты и пр.
Диагностика: исследование гормонального фона, измерение базальной температуры.
Лечение: спазмолитики, НПВС, анальгетики.



комментарии