ИППП (инфекции, передающиеся половым путем) при беременности
Содержание статьи:
Врачи гинекологи часто сталкиваются с выявлением инфекций, передающихся половым путем (ИППП), во время обследования женщины при беременности. ИППП во время беременности крайне негативно влияют на развитие плода и, в ряде случаев, приводят к фатальным последствиям, так как инфекционные агенты способны колонизировать беременную матку и плод. ЗППП нарушают работу иммунной системы и являются триггерами (механизмами запуска) для рождения ребенка с патологией внутренних органов и задержкой внутриутробного развития. Иногда венерические инфекции приводят к замершей беременности или к самопроизвольному ее прерыванию. Таким образом, последствия ИППП при беременности могут приводить к печальным результатам.

Несмотря на проводимые мировые исследования, до настоящего времени нет четкого понимания взаимосвязи между патогенной микрофлорой, организмом беременной женщины и плодом.
Согласно статистическим данным, у 65-80% женщин при проведении диагностики ЗППП при беременности в урогенитальном тракте выявляется самая разнообразная патогенная микрофлора, и чаще это возбудители венерических заболеваний. Согласно медицинской статистике в 80% случаев заболеваний, передающиеся половым путем, протекают латентно (скрыто, бессимптомно), что является значительным фактором риска для развития эмбриона и вынашивания беременности. Отметим, что наличие венерических возбудителей не всегда вызывает инфицирование плода.
Около 50% неблагоприятных исходов беременности связано с инфекционными патологиями. По данным патологоанатомов, у 40% новорожденных инфицирование во время беременности стало основной причиной смерти, либо сопутствовало, либо осложняло течение основной болезни.
К развитию какой патологии может привести ЗППП во время беременности
Спектр акушерской патологии и патологи развития плода достаточно велик и приводит к следующим неблагоприятным состояниям во время беременности:
- самопроизвольный аборт,
- замершая беременность,
- отслойка хориона и плаценты,
- истмико-цервикальная недостаточность,
- тяжелый гестоз,
- преждевременные роды,
- развитие в послеродовый период воспалительной патологии тазовых органов,
- низкий вес новорожденного,
- внутриутробная задержка развития плода,
- внутриутробная гибель плода,
- развитие заболеваний у новорожденного в послеродовом периоде, чему способствует латентное течение венерической инфекции.
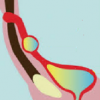
Внутриутробное инфицирование плода
Под внутриутробным инфицированием (ВУИ) принято понимать процесс колонизации патогенных микроорганизмов в тканях плода. Диагноз данного состояния устанавливается на основании оценки результатов исследования подходящих биоматериалов.
К счастью, внутриутробное инфицирование не предполагает 100% развития патологических состояний в период беременности. Для диагностики внутриутробной инфекции рассматривают результаты лабораторных анализов и оценивают клинические проявления патологического процесса в целом.
Проблема ВУИ и в настоящее время на некоторые вопросы не имеет доказательных ответов, но считается, что важная роль принадлежит формирующейся иммунной системе плода. Если в силу каких-то причин нарушается баланс между лимфоцитами (Т-хелперами и Т-супрессорами), это приводит к повышенной чувствительности к микробной флоре и запускает патологический процесс, который ведет к внутриутробному инфицированию плода. Отметим, что своей микрофлоры у плода нет, в норме его органы стерильны.
Какие возбудители вызывают инфицирование плода?
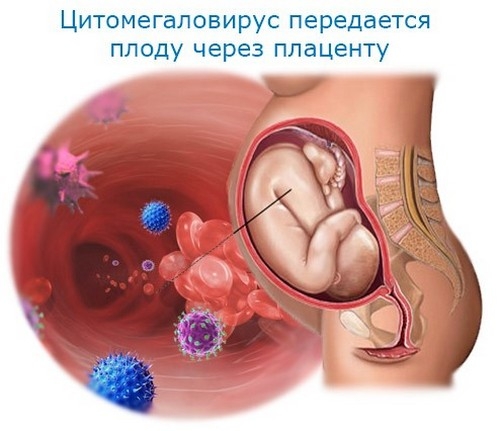
Спектр инфекционных микроорганизмов, способных вызвать внутриутробное инфицирование плода, многообразен. Наиболее часто диагностируется:
- микоплазменная инфекция,
- хламидиоз,
- кандидоз,
- вирусное и бактериальное инфицирование.
Источником заражения плода в 100% становится мать.
Что способствует развитию внутриутробных инфекций венерической природы у плода (факторы риска)?
1. Хронические ИППП у матери (инфицирование произошло до наступления беременности).
2. Первичное инфицирование во время беременности.
3. Проведение оперативных вмешательств (инвазивных манипуляций) при наличии у матери ЗППП.
4. Наличие тяжелой сопутствующей патологии (сахарный диабет, СПИД, кандидоз, патологические состояния иммунной системы и.т. д.).
5. Фоновая патология развития беременности (нарушение целостности плодных оболочек, повышение проницаемости плацентарного барьера, резус-конфликт и.т.д.).
Пути передачи инфекции от матери к плоду во время беременности
Венерические инфекционные агенты передаются от матери к плоду восходящим и гематогенным (через кровь) путем.
Восходящий путь передачи
Наиболее частый путь инфицирования, при котором патогенные микроорганизмы проникают из нижних отделов урогенитального тракта женщины в полость матки или к плоду.
Для исхода беременности важно, когда именно произошло инфицирование плода, в первом триместре это может привести к прерыванию беременности, а во втором и третьем - к рождению больного ребенка с различными патологиями.
К клиническим проявлениям неблагополучия во время беременности, по которым можно заподозрить ВУИ, относят:
- Угрозу прерывания беременности.
- Тяжелый гестоз.
- Многоводие.
- Маловодие.
- ЗВУР (задержка внутриутробного развития плода).
- Пороки развития плода.
- Истмико-цервикальную недостаточность.
- Патологические изменения плаценты.
Гематогенным путем передается ВИЧ-инфекция, сифилис и некоторые вирусы.
Диагностические мероприятия
Большое значение в диагностике ЗППП имеет качество медицинских обследований, какой анализ на ИППП лучше выполнить, подскажет врач.
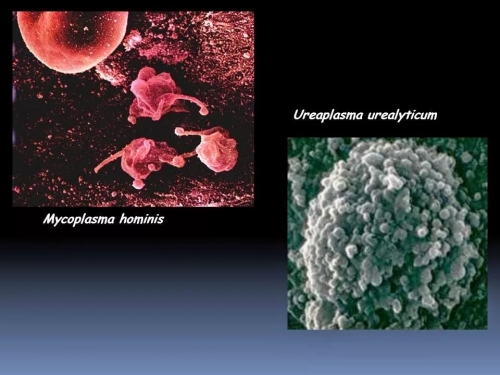
По данным Конгресса акушеров гинекологов, при неблагоприятно закончившихся беременностях и осложнениях выявляются Уреаплазма уреалитикум и Микоплазмы. Доказано, что именно эти микроорганизмы являются пусковыми механизмами в развитии патологических процессов во время беременности.
В амниотической жидкости, исследованной методом ПЦР-диагностики, определяют Уреаплазму уреалитикум и (или) Микоплазму гоминис и (или) Гарднереллу вагиналис.
Какие нужно выполнить обследования на ЗППП при беременности
В идеальном варианте, пара заранее планирует беременность. С профилактической целью проводится обследование на ЗППП (лучше ПЦР-диагностика), сдаются общеклинические анализы крови и мочи, проводится исследование свертывающей системы крови, выполняется УЗ- диагностика органов малого таза, почек. Но, к сожалению, так получается не у всех пар.
Если возникла незапланированная беременность, обследования на венерические болезни нужно пройти как можно раньше.
Лабораторная диагностика

К необходимым лабораторным методам относят:
- микроскопический анализ отделяемого влагалища мазок на ИППП при беременности),
- ПЦР – анализ на гонорею, трихомониаз, микоплазмы, уреаплазмы, хламидии, кандиды, вирусы,
- анализ ПЦР в реальном времени с целью количественной оценки присутствия возбудителя,
- ИФА - диагностика (обнаружение специфических антител к возбудителю в диагностически значимом количестве).
- анализ на генетические маркеры на определенных сроках беременности.
Инструментальная диагностика
Из методов инструментальной диагностики наиболее часто используют ультразвуковое исследование. Заподозрить внутриутробное инфицирование плода можно в случае, если визуализируются следующие патологические состояния:
- деформация контуров плодного яйца, отслойка, недоразвитие плаценты,
- патология околоплодных вод,
- пороки развития плода,
- прогрессирующее укорочение шейки матки.
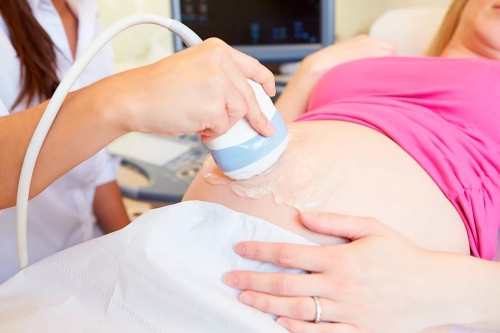
На определенных сроках беременности ультразвуковую диагностику проводят с допплером.
Для патологических процессов, выявляемых с помощью допплера, характерно нарушение кровотока, как маточно-плацентарного, так и пуповинного.
Дополнительно, по строгим показаниям, могут провести следующие инвазивные обследования (прямые методы диагностики):
- Анализ пуповинной крови (кордоцентез),
- Анализ околоплодных вод (амниоцентез),
- Биопсия хориона.
Перед проведением этого вида диагностик обязательна консультация генетика, общее обследование и оценка генетических скринингов.
Самый точный метод диагностики ПЦР - анализ и ПЦР-анализ в реальном времени.
Лечение ИППП при беременности
Схему лечения всегда подбирает врач индивидуально для каждого случая, при этом учитывается срок беременности, возможный риск от приема препарата, общее состояние, наличие сопутствующей патологии.
Если в первом триместре у женщины произошло инфицирование с развитием клинических проявлений острой инфекции ВПГ (половой герпес), цитомегаловируса, краснухи и токсоплазмоза, пролонгировать такую беременность не рекомендуется.
При выявлении гонореи, хламидиоза, трихомониаза лечение, направленное на уничтожение возбудителя, возможно, начать со второго триместра.
Если у женщины диагностирован бактериальный вагиноз или урогенитальный кандидоз – применяют местную терапию лекарственными препаратами (Клотримазол, Вагинорм С, Метронидазол, Клиндамицин и др.).
Дополнительно назначается антиоксиданты и препараты, улучшающие метаболизм (обмен веществ в тканях).

К этим препаратам относятся:
- Эссенциале,
- Витамин Е,
- Актовегин,
- Хофитол,
- Магне - В 6.
Все вышеперечисленные средства препятствуют развитию или уменьшают проявления плацентарной недостаточности.
Препаратами выбора при лечении бактериальных инфекций у беременных являются препараты пенициллинового и цефалоспоринового ряда. Но на большинство инфекций, передающихся половым путем, они не действуют. Прием данных препаратов обоснован при гонококковой инфекции (гонореи беременных).
Амоксициллин назначают по 500-600 мг 2 раза в сутки, курсом 7-9 дней,
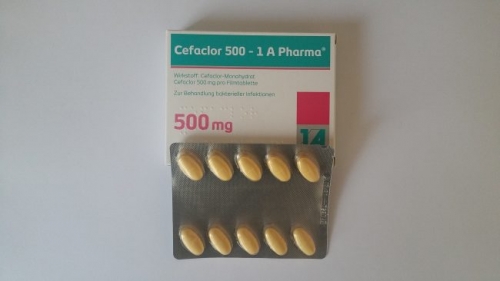
Амоксициллин с клавулановой кислотой по 1000 мг 2 раза в сутки от 5 до 10 дней.
Цефтриаксон (инъекционная форма) по 2 г внутривенно 1 раз в сутки, курсом 7-9 дней.
Цефаклор по 500 мг 2 раза в день 7-9 дней перорально внутрь.
В этих случаях препаратом выбора является препарат из группы макролидов Джозамицин (Вильпрафен) от компании Астеллас.
Преимущество назначения Джозамицина (Вильпрафена), по сравнению, с другими препаратами заключается в следующем:
- наиболее широкий спектр действия,
- отсутствие резистентности,
- хорошее проникновение в патологический очаг,
- редкое развитие побочных эффектов.
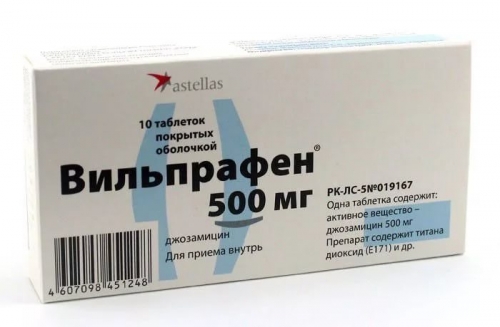
Джозамицин (Вильпрафен) особенно эффективен при хламидийной и микоплазменной инфекции, принимают его по 500 мг 3 раза в день, курсом 10 дней.
Вопросы без ответа и некоторые нюансы в поведении беременной с подозрением на ЗППП
Почему в одних случаях при инфекции у матери плод инфицируется, а в других нет? Стоит ли лечить венерическую болезнь во время беременности? Может все закончиться хорошо, если у меня венерическое заболевание во время беременности? Эти вопросы оправданно интересуют женщин, так или иначе столкнувшихся с венерической инфекцией во время вынашивания ребенка.
Вместо того чтобы гадать, необходимо обратиться на очный прием к врачу гинекологу (можно в женскую консультацию по месту жительства), дерматовенерологу, и при необходимости, к генетику. Это ваши ангелы – хранители на данном этапе, поверьте, все, что в силах сделать – они сделают.
Консультация гинеколога по Москве 1650 рублей.
Консультация дерматовенеролога по Москве от 1300 до 4900 рублей.
Консультация генетика по Москве 2350 рублей.
Анализ ПЦР, ПЦР в реальном времени (обследование на ИППП при беременности)средняя цена по Москве от 4500 рублей.
Кровь ИФА (средняя цена на распространенные возбудители при беременности) 6000 рублей.
Мнение гинекологов, стоит ли лечить вензаболевание (ИППП) во время беременности, однозначное: стоит. На начальных неделях развития беременности контакта в 80% случаев с инфекционным возбудителем эмбриона не происходит, если это все же случится, из-за повреждения плодное яйцо погибнет, речь идет о 1-3 недельной беременности, и сама женщина даже не осознает, что беременна.
На 4-12 неделе, т.е. в первый триместр, при инфицировании очень велик риск повреждающего действия на плод, так как именно на этих неделях происходит закладка всех органов и систем. Если инфекция не оказала такого влияния на эмбрион, есть шанс, что все обойдется, если лечение начать сразу со второго триместра.
При инфицировании во втором триместре прогноз для жизни плода наиболее благоприятный, при своевременной диагностике особых препятствий для проведения антибактериальной терапии нет.
Профилактикой внутриутробного инфицирования ИППП является своевременная диагностика и лечение половых партнеров, подготовка к планируемой беременности.
Автор
Врач-уролог Виктория Мишина
Дата публикации


комментарии
2022-08-13 18:43:18
ЖаннаГенитальный герпес самая распространённая инфекция передающаяся половым путем. При герпесе 20% беременностей самопроизвольные, а 2 % искусственное прерывание из-за пороков развития плода. Чтобы не было осложнений во время беременности нужно проколоть Аллокин-альфа. В моем случае после подготовки все обошлось я выносила и родила здорового ребенка.