Адреногенитальный синдром
Содержание статьи:
Врожденная гиперплазия надпочечников (адреногенитальный синдром) - группа аутосомно-рецессивных патологий, включающих дефицит фермента, ответственного за синтез кортизола и/или альдостерона. Недостаточная выработка гидроксилазы в результате мутаций или делеций CYP21A - наиболее распространенная форма врожденного адреногенитального синдрома, которая встречается в 90% случаев.

В то же время организм синтезирует больше андрогенов. Это приводит к тому, что типичные мужские признаки появляются рано (или ненадлежащим образом).
Врожденную гиперплазию надпочечников диагностируют как у мальчиков, так и у девочек. Примерно 1 из 10 000 детей рождается с данной патологией.
Поскольку все формы врожденной гиперплазии надпочечников наследуются по аутосомно-рецессивному типу, оба пола имеют шанс встретиться с патологией с одинаковой частотой. Так как накопленные гормоны-предшественники или связанные с ними нарушения синтеза тестостерона влияют на сексуальную дифференциацию, фенотипические последствия мутаций или делеций конкретного гена различаются между полами.
Основные формы гиперплазии надпочечников:
• сольтеряющая;
• простая вирильная;
• неклассическая (синоним: постпубертатная).
Признаки и симптомы
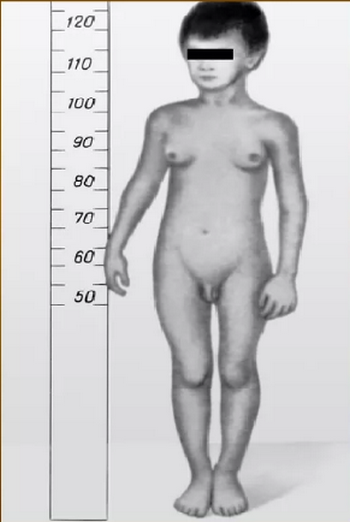
Проявления зависят от характера повреждений гена и выраженности ферментной недостаточности, при этом определить пол новорожденного не всегда возможно без генетического тестирования.
Симптомы будут различаться в зависимости от типа врожденной гиперплазии надпочечников и времени появления при диагностике расстройства.
• Дети с неклассической (постпубертатной, благоприятной) формой могут не иметь признаков врожденной гиперплазии надпочечников, а диагноз устанавливают только в подростковом возрасте.
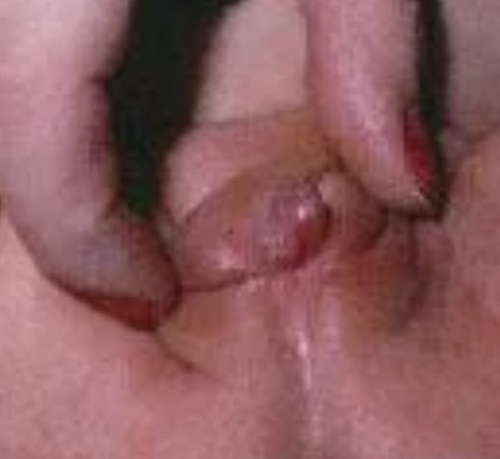
• У девочек с более тяжелыми формами (сольтеряющая и простая вирильная) часто встречаются аномальные половые органы уже при рождении (женский псевдогермафродитизм), что позволяет заподозрить патологию до появления симптомов. Аномалии развития гениталий включают полное или частичное слияние , половых губ, клиторомегалию (увеличение клитора), формирование урогенитального синуса, углубленное преддверие влагалища.
• Новорожденные мужского пола визуально могут не иметь каких-либо отклонений, даже при тяжелой форме расстройства.
У детей с выраженным дефицитом 21-гидроксилазы при сольтеряющей форме симптомы развиваются в течение 2 или 3 недель после рождения, для данного варианта врожденного адреногенитального синдрома и у мальчиков, и у девочек характерны:
• отказ от питания, рвота, диарея;
• неспособность к росту и развитию;
• дегидратация;
• гипотония (низкое кровяное давление);
• нарушения электролитного баланса: аномальные уровни натрия (гипонатриемия) и калия (гиперкалиемия) в крови, судороги;
• избыточная пигментация кожи;
• аномальный сердечный ритм.
Если патология не диагностирована своевременно и не начата гормональная терапия, может развиться надпочечниковый кризис, угрожающий жизни.
Часто состояние мальчиков ошибочно принимают за последствия пилорического стеноза и гастроэнтерита, что приводит к смерти из-за отсутствия приема глюкокортикоидов.
У девочек с постпубертатной (более мягкой формой, по сравнению с сольтеряющей и простой вирильной) сохранены нормальные женские половые органы (влагалище, яичники, матка и фаллопиевы трубы).
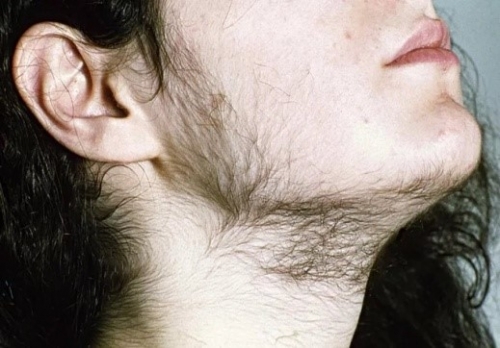
По мере взросления появляются:
• нарушения менструального цикла по типу олигоменореи, поздний приход менархе (первой менструации);
• недоразвитие молочных желез;
• раннее появление оволосения лобковых, подмышечных зон;
• чрезмерный рост волос на теле и на лице;
угревая сыпь и гиперсекреция сальных желез;
• увеличение клитора.
При простом вирильном адреногенитальном синдроме менструации, несмотря на все признаки раннего (до 7 лет) полового созревания отсутствуют, недоразвитие молочных желез, диспропорции тела, низкий рост. Выраженная вирилизация: увеличение клитора, формирование кадыка, грубый голос и пр.
У мальчиков с наступлением полового созревания симптомы включают:
• низкий тембр голоса;
• большой половой член при яичках нормального размера;
• выраженные вторичные половые признаки;
• усиление гиперпигментации мошонки;
• хорошее развитие мускулатуры.
При биопсии яичка у мужчин обнаруживают незрелые канальцы и отсутствие клеток Лейдига, что может проявляться бесплодием.
В детском возрасте девочки и мальчики выше сверстников, но рост взрослых с адреногенитальным синдромом значительно ниже, чем у здоровых людей. Исключение - постпубертатная форма, при которой признаки надпочечниковой недостаточности проявляются позднее. Изменения пропорций тела включают узкий таз, широкие плечи, укороченные конечности, развитую мускулатуру.
Диагностика адреногенитального синдрома

При сольтеряюшем и простом вирильном типе врожденной гиперплазии надпочечников у девочек диагноз может быть заподозрен без проведения клинико-лабораторного обследования после рождения, но в ряде случаев для определения пола необходимо выполнить генетический анализ - кариотипирование.
Программы скрининга новорожденных для выявления дефицита 21-гидроксилазы могут спасти жизнь новорожденному мальчику, диагноз которого вызывает сложности до развития надпочечникового криза при сольтеряющем варианте адреногенитального синдрома.
Ценность обследования возрастает при позднем появлении симптомов заболевания или при латентном течении с мягкими признаками вирилизации.
Лабораторные анализы для подтверждения врожденной гиперплазии надпочечников подразумевают исследование следующих показателей:
• 17-ОН прогестерон (предшественник кортизола): повышение в 3-9 раз свидетельствует о дефиците 21-гидроксилазе (в норме до 15 нмоль/мл).
• Стероидный профиль: при гиперфункции коры надпочечников уровень 17-кетостероидов в моче у женщин выше в 6-8 раз. Проведение преднизолоновой пробы приводит к его снижению на 50-75%.
• Андростендион: результат выше нормы говорит о переизбытке предшественников мужских половых гормонов в крови.
• АКТГ крови: аденокортикотропный гормон выше нормы, что обусловлено компенсаторной гиперсекрецией.
Уровень ренина в крови повышен при сольтеряющем варианте адреногенитального синдрома.
Инструментальная диагностика
Компьютерную томографию выполняют взрослым с целью исключения 2-х стороннего кровоизлияния в надпочечники с типичной клинической картиной без каких-либо изменений в строении гениталий или других проявлений гиперплазии.
Ультразвуковое исследование у девочек с аномалиями строения половых органов проводят для оценки внутренней репродуктивной системы. Существует ряд патологий, при которых также присутствуют неоднозначные гениталии и еще пороки развития почек (синдром Дениса-Драша, смешанный гонадальный дисгенезис).
Урогенитография часто помогает увидеть внутренние репродуктивные органы, что помогает в постановке диагноза урогенитального синдрома.
Рентген запястья руки может показать раннее закрытие зон роста у детей с ранним оволосением, клиторомегалией и ускоренным ростом.
Для подтверждения менструального цикла с отсутствием овуляции рекомендовано составить график измерения базальной температуры.
Дифференциальную диагностику у девушек-подростков и женщин проводят с опухолями яичников, СПКЯ, новообразованиями надпочечников, вирильным синдромом гипоталамическоого генеза и конституциональным гирсутизмом.
Терапевтические мероприятия при адреногенитальном синдроме
За новорожденными с аномалиями развития половых органов тщательно наблюдают: значительное уменьшение массы тела и пороки развития позволяют заподозрить адреногенитальный синдром. Нарушения электролитного баланса развиваются от нескольких дней до 3-х недель, потому что во время беременности плацента поддерживает их нормальный состав. При умеренной сольтеряющей форме гиперплазии надпочечников симптомы могут проявиться, если ребенок чем-то заболеет.
Пациентам с дегидратацией, гипонатриемией и гиперкалиемией при возможной сольтеряющей форме адреногенитального синдрома назначают внутривенное введение изотонического раствора хлорида натрия, что позволяет контролировать артериальное давление при гипотонии.
При гипогликемии вводят раствор глюкозы.
После получения результатов анализов на гормоны (кортизол, альдостерон, и 17 гидроксипрогестерон), электролиты и сахар, в зависимости от предполагаемой формы надпочечниковой недостаточности, назначают глюкокортикоидов.
После стабилизации состояния используются комбинация следующих препаратов:
• глюкокортикоиды (для подавления производства АКТГ);
• минералкортикоиды (для снижения концентрации ангиотензина II;
• ингибитора ароматазы (для замедления созревания скелета);
• флутамида (блокатор андрогенов для уменьшения симптомов вирилизации).
При преждевременном половом созревании использование агонистов гонадотропин-релизинг-гормона длительного действия может частично улучшить рост пациента.
Клинические рекомендации по эндокринологии акцентируют внимание на следующие аспекты.
Пренатальное лечение адреногенитального синдрома следует рассматривать как экспериментальное. При назначении глюкокортикоидов дозу необходимо титровать, чтобы избежать синдрома Кушинга.
Применение препаратов для задержки полового созревания и стимуляции роста. Консультация психиатра для взрослых пациенток, нуждающихся в коррекции гениталий.
Девочкам с выраженными аномалиями развития половых органов оперативное вмешательство выполняют в возрасте 1-3 месяцев.
С родителями проводят беседу о возможных побочных эффектах гормонального лечения. При заболевании или стрессе может потребоваться большая дозировка препарата. Гормонотерапию нельзя прерывать резко, осложнением может развиться острая надпочечниковая недостаточность.
Существует несколько доступных лекарств, которые являются удовлетворительными заменителями природного гормона, кортизола. Это гидрокортизон, кортизон, преднизолон и дексаметазон. Они отличаются силой и продолжительностью действия.Если необходим солесодержащий гормон, используются флудрокортизоны.
Дексаметазон обычно не применяют у детей, поскольку его высокая активность и очень длительное действие (24-48 часов) препятствуют росту. Однако у взрослого человека дексаметазон обеспечивает отличный 24-часовой контроль, с дополнительным преимуществом, что его нужно принимать только один раз в день. Каких-либо ограничений по питанию при гиперплазии надпочечников нет, при условии, что вес человека в норме. При сольтеряющей форме дополнительно употребляют соль. Продукты при адреногенитальном синдроме должны содержать достаточное количество витаминов и минералов и соответствуют основным принципам здорового питания: нежирное мясо, яйца, орехи, молоко и его производные, рыба, крупы, овощи и фрукты, зелень.
Анализы крови сдают каждые три месяца, что позволяет контролировать гормональную терапию.
Когда давать дополнительный кортизон

Дополнительный прием кортизона не нужен при незначительных порезах и царапинах, даже если предполагается проведение местной анестезии. Но если травма более тяжелая (например, перелом руки или ноги), необходимо увеличить дозу препарата.
Другие случаи использования включают:
• когда ребенок чувствует себя больным, особенно если он или она имеет высокую температуру;
• когда вашему ребенку требуется общая анестезия по любой причине. Важно, чтобы инъекцию кортизона сделали заранее. Несоблюдение этого условия может привести к смерти;
• когда у ребенка есть рвота или диарея. Учитывая то, что в ЖКТ препарат не усваивается в данной ситуации, используют инъекционные формы. Не стоит отказываться от предложенной госпитализации.
Проконсультируйтесь с врачом о том, какое количество гормона давать ребенку в сомнительных ситуациях.
Прогноз
При проведении постоянной гормональной терапии прогноз для жизни благоприятный, но ее продолжительность может быть несколько меньше, чем у здоровых людей.
Осложнения адреногенитального синдрома включают высокое артериальное давление, низкий уровень сахара в крови, гипонатриемию.
Если препараты применяются в неадекватных дозировках, могут развиться осложнения гормонотерапии:
• недостаток глюкокортикоидов приводит к симптомам надпочечниковой недостаточности, которые включают астению, анорексию, боли в животе, тошноту, прогрессирование вирилизации, остановку роста;
• переизбыток глюкокортикоидов провоцирует появление лишнего веса (кушингоидное ожирение), гипертонию, гипергликемию и пр.
Женщины с гиперплазией надпочечников могут иметь своих детей, при условии контроля гормонального фона. Если забывать принимать препараты, может развиться менструальная дисфункция или наступить аменорея. У многих девушек с врожденной гиперплазией надпочечников была выполнена операция, которая привела к образованию рубцовой ткани в о влагалище, поэтому родоразрешение у таких пациенток происходит путем кесарева сечения. Во время родов потребуется дополнительное введение гормонов.
Как наследуется врожденная гиперплазия надпочечников
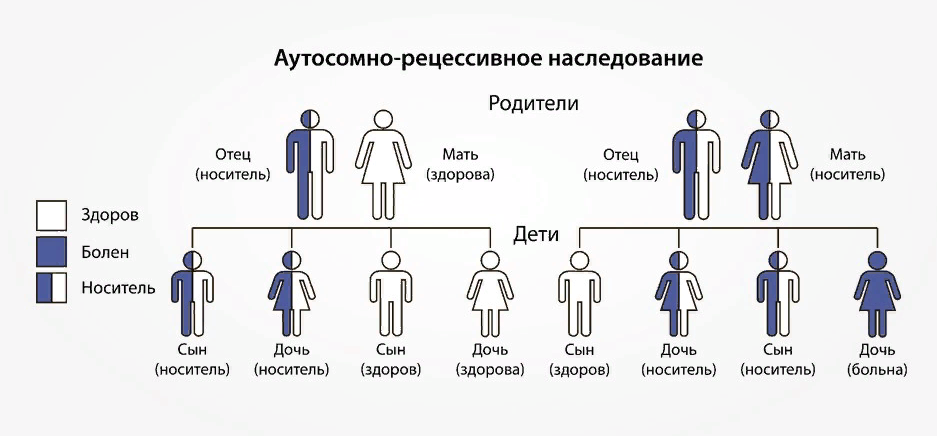
По данным исследований, у одного из 50 человек присутствует рецессивный дефект гена, но заболевание развивается только у 1 из 10 000.
Люди с адреногенитальным синдромом получили дефектный ген от каждого из родителей.
Если у пары уже есть один или несколько детей с данной патологией, вероятность рождения больного ребенка 25%.
Если человек с врожденной гиперплазией надпочечников вступает в брак со здоровым партнером, вероятность рождения ребенка с патологией низкая - примерно один случай из 100.
Если и у матери, и у отца есть заболевание - все дети в 100% случаев унаследуют данную патологию.
Профилактика
Если в семье есть случаи рождения ребенка с гиперплазией надпочечников, или один из родителей болен (является носителем), показано медико-генетическое консультирование.
Для некоторых форм болезни доступна пренатальная диагностика, которая проводится в первые 12 недель беременности с помощью исследования ворсинок хориона.
Во втором триместре определяют уровень гормонов (17-гидроксипрогестерона) в амниотической жидкости.
Для выявления наиболее распространенной формы врожденной гиперплазии надпочечников проводят скрининговые исследования новорожденных (анализ пяточной крови).

комментарии