Нефритический синдром
Содержание статьи:
Нефритический синдром – это сочетание признаков, при которых на фоне основной патологии (почечной или внепочечной) снижается фильтрационная способность клубочкового аппарата. Происходит активное выведение белка во время мочеиспускания, наблюдается гематурия, соли задерживаются в организме. Перечисленные процессы создают благоприятные условия для развития гипертонической болезни. Объём терапевтического вмешательства зависит от первопричины состояния.
Причины развития нефритического синдрома
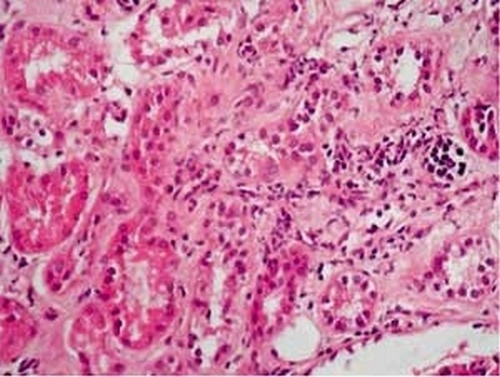
Нефритический синдром у взрослых и детей возникает вследствие одинаковых факторов.
Специалисты выделяют следующие причины развития состояния:
• Перенесенные или имеющиеся заболевания, вызванные бактериальной микрофлорой. К ним относится эндокардит, пневмония, менингит, сепсис. Перечислено воспаление оболочки сердца, лёгких, головного мозга, крови.
• Заболевания вирусного происхождения. Сюда относится гепатит B, ветряная оспа, эпидемический паротит. Особенно, при длительном отсутствии грамотного лечения. Также риск развития нефритического синдрома повышается при попытках лечения вирусных заболеваний антибиотиками. Они рассчитаны на применение при бактериальных инфекциях.
• Заболевания аутоиммунного происхождения. К ним относится системная красная волчанка, геморрагический васкулит, наследственный лёгочно-почечный синдром, ревматоидный артрит.
• Гломерулонефрит постстрептококкового или непостстрептококкового типа.
• Другие формы воспаления клубочкового аппарата почек, при которых нефритический синдром развивается на фоне уже имеющейся инфекции.
В этиологии рассматриваемого состояния отдельная роль отводится факторам, снижающим защитные способности организма. К числу таковых относится вакцинация, перенесенное облучение, постоянное переохлаждение.
Формы нефритического синдрома
Заболевание, которому присвоен код по МКБ 10 – N00-N08, имеет несколько форм развития, среди них:
• Острая форма. Развивается на фоне острого воспаления клубочкового аппарата почек. Клинические проявления имеют выраженный характер и возникают спустя 3-5 дней после обострения гломерулонефрита.
• Хроническая форма. Развивается на фоне затяжного гломерулонефрита. Эта форма синдрома прогрессирует медленно. Зачастую выявляется случайно, во время прохождения обследования по другому поводу.
• Прогрессирующая форма. Симптоматика совпадает с проявлениями острой формы нефритического синдрома. Единственное отличие – проявления функциональной несостоятельности почек возникают вдвое быстрее.
Своевременное обращение внимания на наличие проблем с почками позволит избежать перехода острой формы нефритического синдрома в хроническую. Причина, по которой к лечению приступают с опозданием, – отсутствие выраженной боли. Именно дискомфорт в половине случаев служит основанием для обращения к врачу.
Как проявляется нефритический синдром
Основное отличие нефритического синдрома от нефротического – спектр поражения, что обусловливает отличие и в симптоматике двух состояний. В первом случае поражён клубочковый аппарат почек, во втором – вся структура таковых. При нефротическом состоянии не возникает гематурии, при нефритическом синдроме – кровь в моче наблюдается в 100% случаев.
Патология проявляется классическими и неспецифическими признаками. На этот фактор влияет одновременно несколько критериев – возраст, вес пациента, перенесенное лечение.
Классические признаки нефритического синдрома (возникают в 90% клинических случаев):
1. Появление крови в моче (она принимает оттенок мясных помоев), мочеиспускание не доставляет выраженной болезненности.
2. Жажда, связанная с развитием резкого сокращения объёма выделяемой мочи. Употребление воды превышает 3 л в сутки.
3. Выраженная отёчность. Её преимущественная локализация – веки (независимо от времени суток), голеностопные суставы (ближе к вечеру). В отличие от отёков, возникающих при заболеваниях сердца, они более выражены утром, и рассасываются ближе к обеду. Это происходит без применения лекарственных препаратов.
Также классическая симптоматика включает повышение уровня артериального давления. Гипертензия тяжело поддаётся даже медикаментозной коррекции. Повышается риск развития недостаточности левого желудочка. Явление сопровождается учащением пульса и отёком лёгких. Дополнительная клиническая картина – слабость, головокружение, отсутствие аппетита.
Неспецифические проявления нефритического синдрома (возникают только в 10% клинических случаев):
• Боль в пояснично-крестцовом отделе спины с переходом на нижнюю часть живота. Ломота и скручивающие ощущения могут подтолкнуть к мысли о проблемах с позвоночником.
• Беспричинный, на первый взгляд, набор веса (преимущественно за счёт скопления жидкости внутри тканей и образования отёков).
• Диспепсические явления. У пациента возникает достаточно выраженный приступ тошноты (после пребывания в транспорте, употребления пищи). Состояние переходит в длительную рвоту. Если не восполнять потерянную жидкость, часто повторяющиеся эпизоды диспепсии приводят к обезвоживанию организма.
• Слабость, головокружение, снижение показателей артериального давления, ощущение шума в ушах.
• Повышение общей температуры тела. Нормализация показателей может произойти самостоятельно, но затем снова происходит гипертермия.
• Ослабление аппетита или полное его отсутствие.
В редких случаях у пациента образуется импетиго, инфекционные поражения дыхательных путей (воспаление миндалин, гортани).
При прогрессировании нефритического синдрома перечисленная симптоматика дополняется развитием почечной недостаточности. Состояние развивается быстро – в среднем, за 3-4 недели (зависит от наличия сопутствующих заболеваний и защитных свойств организма).
Диагностика

Обследование пациента предполагает проведение лабораторных, аппаратных и инструментальных методов.
В крови выявляют повышенное содержание лейкоцитов, увеличенную скорость оседания эритроцитов, что в совокупности указывает на наличие воспалительного процесса. Если длительное время происходит выделение крови во время мочеиспускания – определяют низкий уровень гемоглобина.
В моче выявляют высокое содержание белка, количество мочи – менее 350 мл (явление носит название олигурия). Осадок состоит из лейкоцитов, эритроцитов.
УЗИ почек позволяет определить наличие отёка парного органа, низкую фильтрационную способность клубочкового аппарата.
МРТ (метод сложной лучевой визуализации) назначают только при сложных клинических ситуациях. Диагностический метод позволяет выявить изменения в структуре почек.
Лечение

Изначально показана госпитализация в отделение нефрологии, соблюдение постельного режима и бессолевого, дробного питания.
Первостепенная задача в лечении нефритического синдрома – устранение этиологического фактора. В обратном случае вдвое возрастает риск почечной недостаточности. Специфическая терапия не предусмотрена. Но, учитывая нефротоксическое действие 90% медикаментозных препаратов, лекарства назначают минимально.
При выявлении очага бактериального происхождения назначают антибиотикотерапию.
Гормональное лечение показано при наличии протеинурии. Препаратом выбора является Преднизолон, дозировку которого рассчитывают с учётом возраста пациента. Гормон вырабатывается корой надпочечников, что представляет пользу при нефритическом синдроме.
При недостаточности сердечной мышцы, выраженной отёчности и стойкой гипертензии пациенту не вводят солевые растворы (например, натрия хлорид). Их вливание может значительно усугубить самочувствие.
Показано введение мочегонных препаратов – Фуросемида, Лазикса или аналогов таковых. Чтобы нормализовать уровень артериального давления вводят Триметафен, Гидралазин, Магния сульфат или Диазоксид. Подозрение на начавшуюся почечную недостаточность создаёт необходимость проведения гемодиализа.
Хроническая форма нефритического синдрома – показание для проведения патогенетического и симптоматического лечения. Воспалительный процесс купируют гормональные препараты группы кортикостероидов. Они подавляют процесс выработки иммунных тел, что стабилизирует состояние мембран клеток.
На протяжении 30 дней пациенту вводят Преднизолон, в течение 3-4 месяцев выполняют поддерживающую терапию. Дополнительно назначают препараты, разжижающие кровь и препятствующие формированию тромбов. Также показано введение нестероидных противовоспалительных средств.
Введение стандартных анальгетиков следует ограничить из-за негативного воздействия на почки.
Поскольку происходит массивное выведение белка из организма, показано капельное вливание альбумина.
Чтобы восполнить количество крови, выделенной за время гематурии, пациенту проводят гемотрансфузию – переливают эритроцитарную массу. Чтобы предотвратить развитие железодефицитной анемии, вводят Феррум Лек или его аналоги (препараты железа).
Для укрепления защитных свойств организма показана витаминотерапия и введение иммуномодуляторов. Особенную пользу представляют витамины группы B и аскорбиновая кислота. Но если пациенту предстоит пройти гемотрансфузию, перечисленные препараты вводить не рекомендуется.
Прогноз
Наихудший прогноз имеет нефритический синдром у детей – вероятность осложнений для организма велика. Из-за проблем с состоянием почек возрастает риск поражения сердца, кровеносных сосудов.
У взрослых прогноз относительно выздоровления – благоприятный. В крайне редких случаях воспалительный процесс приводит к склеротическим изменениям паренхимы. Явление гематурии и протеинурии сохраняется в течение нескольких лет. Это предполагает проведение корректирующей, компенсирующей терапии.
Полное восстановление функциональной способности почек происходит спустя 1,5-2 месяца, но при условии своевременного начала лечения.
При хронической форме рассматриваемой патологии прогноз неблагоприятный. Причина – позднее выявление состояния. Затяжная форма нефритического синдрома предполагает проведение гемодиализа, поскольку достаточно быстро возникает хроническая почечная недостаточность.
Профилактика
Чтобы минимизировать риск развития нефритического синдрома, важно не допускать переохлаждения, отказаться от злоупотребления солёными и кислыми продуктами, укреплять иммунитет. Заболевания (даже те, которые не относятся к мочевыделительной системе) важно купировать в острой фазе их развития, предотвращая переход в хроническую форму.

комментарии