Нефротический синдром
Содержание статьи:
Нефротический синдром – это сочетание признаков, каждый из которых свидетельствует о прогрессирующем поражении почек. Характеризуется формированием отёков средней и тяжёлой степени, снижением концентрации белка в крови и повышением такового в моче. Лечение занимает свыше 1 месяца, поскольку пациенты обращаются за медицинской помощью не на начальной стадии патологии. Категорически противопоказано устранять нефротический синдром самостоятельно, пренебрегая посещением врача. Также исключена вероятность безопасного проведения фитотерапии для купирования этой патологии.
Что представляет собой заболевание
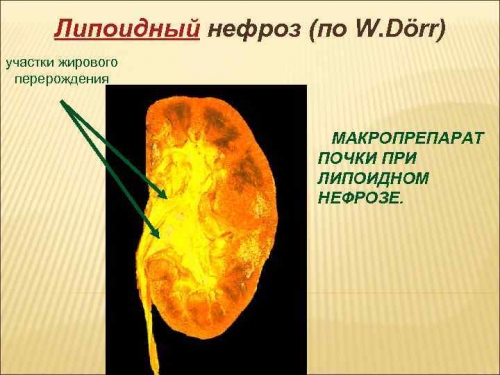
Нефротический синдром (и его основная форма – липоидный нефроз) имеет код по МКБ 10 N04.
Патологическое состояние классифицируется на врождённый и приобретенный тип. В первом случае речь идёт о генной мутации, которая приводит к ухудшению состояния почек. Во втором – о поражении парного органа в любом возрасте. У детей возникает преимущественно в период от 2 до 5 лет. Врождённая форма заболевания встречается преимущественно у представителей стран Скандинавии.
Нефротический синдром приводит к проблеме в функционировании кишечника. Этот отдел пищеварительного тракта не усваивает кальций, поскольку во время мочеиспускания происходит активное выведение белка. Он в свою очередь обеспечивает расщепление витамина D. Поэтому на фоне липоидного нефроза достаточно быстро развивается проблема с плотностью костных структур. Пациент предрасположен к переломам различной локализации.
Нефротический и нефритический синдром – отличительные черты
Основное отличие нефротического синдрома от нефритического – обширность поражения. В первом случае патологический процесс охватывает почки в целом, во втором – достигает клубочкового аппарата. Второе немаловажное отличие – отсутствие эритроцитов в моче. При нефритическом синдроме урина окрашена кровью, при нефротическом поражении подобного не происходит.
Причины развития нефротического синдрома
Нефротический синдром у взрослых возникает вдвое чаще, чем у детей или пациентов пожилого возраста. Может сопровождать не только урологические патологии. Развивается при гломерулонефрите, пиелонефрите, опухолевом процессе почек; нефропатии, возникающей у беременных. Перечислено воспаление клубочков и чашечно-лоханочной системы почек, а также расстройство выработки и выделения мочи в период вынашивания. Предрасполагающий фактор – перенесенное облучение, вакцинация.
Нефротический синдром нередко выступает вторичным последствием основного заболевания. Этот комплекс симптомов характеризует течение:
• патологий лимфатической системы;
• тяжёлых аллергических состояний;
• аутоиммунных заболеваний (например, ревматоидного артрита);
• патологических процессов, которые сопровождаются формированием гнойных масс;
• отравления солями тяжёлых металлов, химическими веществами;
• инфекционных процессов – туберкулёза, коклюша, эпидемического паротита.
Также нефротический синдром может развиваться на фоне паразитарных заболеваний, глистной инвазии, поскольку происходит значительное ослабление иммунных свойств.
Труднее всего определить, почему возник нефротический синдром у детей. Когда длительное время не удаётся установить конкретную причину развития патологического состояния, его относят к категории идиопатических. Это означает, что подтверждено наличие проблем с почками, но не найден первоисточник синдрома.
Симптомы нефротического синдрома
Различают чистую и смешанную форму нефротического синдрома. В первом случае не происходит окрашивания мочи эритроцитами и показатели артериального давления сохраняются в пределах нормы. Во втором – вследствие прогрессирующего поражения почек наблюдается гематурия и гипертония.
Несмотря на происхождение, нефротический синдром характеризуют следующие признаки:
1. Жажда, снижение или полная потеря аппетита, сухость слизистых оболочек.
2. Изменение уровня артериального давления, слабость, головокружение.
3. Выработка мочи за сутки (диурез) сокращается до 800-900 мл, что указывает на постепенное развитие почечной недостаточности.
4. Тяжесть в поясничном отделе спины, неприятное ощущение скручивающего характера. Из-за этого признака на начальном этапе заболевания пациент предполагает наличие проблем с позвоночником.
5. Диспепсические расстройства (выраженная тошнота, рвота), нарушение пищеварения, приводящее к диарее и гиповитаминозу. Дефицит витаминов и минералов в организме становится причиной ломкости ногтей, выпадения волос, шелушения кожи.
6. Бледность лица, тремор рук и ног; кожа холодная на ощупь.
При отсутствии адекватного лечения развиваются судороги, боль в мышцах и суставах, ощущение перемещения мурашек по коже.
Опасность представляет увеличение объёма брюшной полости за счёт скопления в ней жидкости, водянка оболочек сердца, органов дыхательной системы. Изначально состояние характеризуется появлением только периферических отёков.
Из-за скопления жидкости в плевральной полости каждое движение пациента сопровождается одышкой, кашлем, болью в груди.
Анализ мочи позволяет выявить повышение объёма белка до 3,7-5 г/сутки.
Потенциально возможные осложнения нефротического синдрома – заболевания, вызванные вирусной, грибковой, бактериальной микрофлорой; отёк головного мозга. Не менее редко развивается железодефицитная анемия, предрасположенность к повышению уровня артериального давления. На фоне ухудшения функции почек наблюдаются случаи гипертонических кризов. За счёт длительной интоксикации и отсутствия аппетита пациент стремительно теряет вес, что представляет риск развития анорексии.
Степень выраженности клинических проявлений напрямую зависит от основного заболевания, вызвавшего нарушение состояния почек; возраста и иммунитета пациента.
Диагностика

При первичном осмотре внимание специалиста обращает аномальное увеличение живота, бледность пациента, общий болезненный вид. В определении степени тяжести состояния основную роль отводят лабораторной диагностике.
Пациенту назначают прохождение следующих видов исследования:
• Благодаря анализу мочи выявляют повышение её относительной плотности (до 1040), наличие кристаллизованного холестерина, фрагментов жира (имеют форму отдельных капель).
• Клиническое исследование крови определяет увеличение объёма тромбоцитов. Вместе с тем снижен уровень СОЭ, сокращены показатели гемоглобина.
• Во время проведения УЗИ органов брюшной полости выявляют увеличение размеров печени.
• ЭКГ позволяет установить замедление сердечного ритма, дистрофические изменения миокарда (из-за скопления жидкости внутри оболочек). Границы сердца расширены, тоны – приглушены.
Также проводят УЗИ почек (с обязательной оценкой кровоснабжения парного органа) и биохимический анализ крови (выявляет снижение альбумина, протеина). При длительных сложностях с определением причинно-следственной связи не исключено проведение биопсии почки. Метод предполагает взятие небольшого образца ткани этого органа для тщательного лабораторного исследования.
Лечение

Госпитализация требуется во всех случаях – независимо от возраста пациента и причинного фактора заболевания. Рекомендуют соблюдение постельного режима и бессолевого типа питания. Коррекция рациона позволяет уменьшить нагрузку на сердце и другие органы, потенциально подверженные отёкам вследствие нефротического синдрома.
Противопоказаны копчёные, кислые, острые блюда и продукты, употребление кофе, морсов, обезжиренного кефира. При нефротическом синдроме опасность представляет приём алкоголя. При лечении патологии у детей особенно важно контролировать, чтобы ребёнок не употреблял мороженое и газированные напитки.
Устранение нефротического синдрома не требует реализации хирургического вмешательства.
Антибактериальная терапия – необходима, но подбор определённого антибиотика представляет сложность. Причина – нефротоксическое действие 90% препаратов этой группы, что недопустимо в случае лечения рассматриваемой патологии.
Гормонотерапия показана не при всех видах рассматриваемого заболевания, а только для купирования патологии неясного происхождения. Вводят Преднизолон, Метилпреднизолон (фармацевтическое определение – Метипред). При устойчивости заболевания к гормонотерапии необходимы цитостатические препараты (применяют Циклофосфамид, Хлорамбуцил). Введение препаратов группы стероидов угнетает образование антител, нормализует кровоснабжение в почках, улучшает скорость клубочковой фильтрации.
Мочегонные средства (Лазикс, Фуросемид) используют внутривенно, с соблюдением повышенной осторожности (учитывая сокращение суточного диуреза).
Инфузионное введение солевых растворов – противопоказано, а вливание альбумина и Реополиглюкина оказывает пользу для общего состояния пациента. У детей уровень белка в крови достигает критически низкой отметки. Это может быстрее, чем у взрослых, привести к необратимым последствиям. Поэтому в педиатрической практике при устранении нефротического синдрома акцент делают на восполнении объёма белка.
Для каждого из перечисленных препаратов дозировку подбирает нефролог, но с учётом мнения специалиста, который занимается лечением основного заболевания пациента.
Эффективность назначений отслеживают благодаря клиническим и биохимическим анализам.
Прогноз и профилактика
Прогноз для состояния пациента зависит от активности в плане устранения основного заболевания. Перспективы благоприятные, если:
1. Купирована первопричина развития нефротического синдрома.
2. Пациент придерживается бессолевого питания, отказался от физической нагрузки.
3. Актуальна возможность посещения специализированного курорта.
Если нефротический синдром длительный период времени не купируют правильно составленным лечением – состояние может принять затяжную форму. Рецидивирующее течение опасно развитием почечной недостаточности, которая влечёт, в том числе, необратимые последствия.
Профилактика нефротического синдрома предполагает осознанный подход к применению лекарств любого вида (назначать их может только врач). Также не рекомендуется превышать дозировку препаратов, уже установленную специалистом. Не менее важно своевременно устранять заболевания почек и другие патологии, которые потенциально могут нарушить функциональную активность этого органа. Нельзя забывать, что клубочковый аппарат достаточно быстро и интенсивно реагирует на спонтанные изменения уровня влажности, переохлаждение.

комментарии