Опухоль Вильмса у детей (нефробластома)
Содержание статьи:
Опухоль Вильмса — нефробластома — злокачественное новообразование почки/почек, которое встречается преимущественно в детском возрасте от 3 до 4 лет.
Присутствие определенных генетических мутаций или наследственная предрасположенность считаются важными факторами в развитии патологии. Около 5% всех раковых заболеваний у детей — опухоли Вильмса.
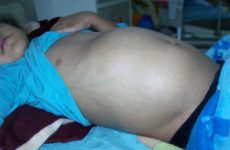
У взрослых данный рак почки регистрируется крайне редко.
Опухоль Вильмса развивается чаще в одном органе, но зарегистрированы случаи множественных новообразований на одной стороне (5-10%), и около 5 % детей имеют поражение обеих почек.
Нефробластома достигает значительных размеров, прежде чем пациент попадает к врачу. На начальных стадиях заподозрить заболевание сложно, так как клинические проявления отсутствуют. Средний размер опухоли в несколько раз больше самой почки.
Опухоль Вильмса метастазирует в легкие, печень, кости, мозг, но чаще ее отростки обнаруживают в близлежащих лимфатических узлах.
Распространение злокачественного новообразования определяет стадию онкологического процесса. Окончательно диагноз верифицируют с помощью морфологических исследований.
Виды опухоли Вильмса
Существует гистологическая классификация, на основании которой выделяют благоприятный гистологический тип (нет анаплазии) и неблагоприятный (значительные изменения в клетках, полиморфность, анаплазия).
9 из 10 нефробластом принадлежат к первому типу, и шанс на благоприятный исход высокий.
Другие виды рака почки у детей
Большинство видов рака почек у детей являются опухолями Вильмса, но в редких случаях могут развиться другие типы новообразований.
Мезобластная нефрома
Эти опухоли обычно появляются в первые несколько месяцев жизни.
Лечебные мероприятия включают оперативное вмешательство и по показаниям проведение химиотерапии. Маленькие пациенты подлежат диспанесерному наблюдению, чтобы не пропустить рецидив нефромы.
Клеточная саркома почки
Новообразования гораздо чаще распространяются на другие части тела, чем опухоли Вильмса, и их труднее вылечить. Терапия схожа с интенсивным лечением нефробластомы с неблагоприятной гистологией.
Злокачественная рабдоидная опухоль почки
Данный вид новообразований чаще встречаются у младенцев и детей раннего дошкольного возраста. Они быстро распространяются на другие части тела, и большинство из них уже трудно вылечить радикально. Эти опухоли редки, лечение проводят как часть клинического испытания, и оно включает химиотерапию с несколькими различными препаратами.
Рак почки
Рак почки более распространен у взрослых, но иногда его выявляют у детей и подростков.
Нефрэктомия — основной метод лечения этих видов рака, если это возможно. Прогноз во многом зависит от степени (стадии) рака на момент диагностики (может ли рак быть полностью удален с помощью операции) и его гистологического типа. Если процесс перерос начальные стадии, могут потребоваться другие виды лечения.
Что вызывает опухоль Вильмса
Существует четкая связь между развитием нефробластомы и определенными синдромами врожденных дефектов и генетическими изменениями. Но, в то же время, у некоторых детей эти факторы отсутствуют, а опухоль Вильмса носит спорадический характер.
Изменения (мутации) в определенных генах могут привести к проблемам по мере дальнейшего развития. Некоторые из ранних клеток, которые должны стать зрелыми, начинают развиваться иначе. Скопления этих структур иногда остаются после рождения и обычно созревают к 3-4 летнему возрасту ребенка.
Если этого не происходит, начинается неконтролируемое деление и рост, что приводит к опухоли Вильмса. Нормальные клетки человека функционируют на основе информации, содержащейся в хромосомах каждой клетки. ДНК несет в себе инструкции почти для всех действий и делится на единицы, называемые генами. Некоторые гены контролируют деление, жизнь и смерть клеток (онкогены).
Есть и другие, которые замедляют деление клеток или вызывают их гибель в нужное время – гены-подавители опухоли. Рак может быть вызван патологиями ДНК, которые включают онкогены или отключают гены подавления новообразований. Эти изменения могут быть унаследованы от родителя (что бывает при детском раке), или они появляются во время жизни человека под влиянием предрасполагающих факторов. Мутации в некоторых генах увеличивают вероятность того, что некоторые клетки почек останутся в ранней форме и превратятся в опухоль Вильмса.
Например, часть нефробластом вызвано мутациями или потерями генов WT1 или WT2, которые являются генами-супрессорами опухоли, найденными на хромосоме 11. Иногда эти генные изменения передаются от родителя к ребенку, но большинство опухолей Вильмса не связаны с наследственными факторами. Специалисты считают, что они развиваются в результате повреждений генетического материала, которые происходят в начале жизни ребенка, возможно, внутриутробно.
Другой механизм: мутация гена-супрессора опухоли, известного как TX, который находится на Х-хромосоме. Другой ген, причастный к патологическому процессу – CTNNB1. Не совсем ясно, что именно вызывает повреждение этих генов.
Поскольку гены, описанные выше, не обнаруживаются у всех пациентов с опухолью Вильмса, должны быть процессы, которые еще не обнаружены в настоящее время. Во многих случаях встречается более одного повреждения.
Мутации генов могут быть вызваны случайными событиями, которые иногда происходят внутри клетки, не имея внешней причины. Нет известных, связанных с образом жизни или экологическими факторами, причин опухолей Вильмса, поэтому как-то предотвратить заболевание невозможно.
Факторы риска опухоли Вильмса
Факторы риска – это все, что влияет на вероятность развития заболевания, различные виды рака имеют свои факторы риска. Ожирение, низкая физическая активность, неправильное питание и курение рассматривают как триггеры для многих «взрослых» раков.
Но должно пройти много лет, чтобы действительно появилась вероятность онкопроцесса, данные факторы риска не имеют большого влияния на злокачественные новообразования, встречающиеся в детском возрасте.
До сих пор исследования не подтвердили каких-либо связей между опухолью Вильмса и неблагополучием окружающей среды, воздействиями во время беременности, либо после рождения ребенка.
Выделяют следующие факторы риска:
• Возраст
Опухоль Вильмса наиболее часто встречается у маленьких детей, средний возраст которых составляет от 3 до 4 лет, реже у школьников и редко у взрослых.
• Раса
Чернокожие дети более подвержены развитию нефробластомы, причина этого неизвестна.
• Пол
У девочек риск развития опухоли Вильмса несколько выше, чем у мальчиков.
• Отягощенный семейный анамнез
Около 1% до 2% детей с опухолями Вильмса имеют одного или нескольких родственников с одним и тем же раком. Ученые считают, что эти дети наследуют хромосомы с ненормальным или отсутствующим геном от родителя, при этом родственник с нефробластомой обычно не является родителем.
У детей с отягощенным семейным анамнезом вероятность развития опухолей в обеих почках несколько выше, но чаще поражается только одна почка.
• Определенные генетические синдромы/пороки развития
Существует сильная связь между опухолями Вильмса и некоторыми видами врожденных дефектов. По статистике, у 1 ребенка из 10, кроме нефробластомы, регистрируют другие врожденные дефекты. Большинство из них указывает на определенный синдром (группа симптомов, признаков, пороков развития или других аномалий у одного человека) и включает:
• опухоль Вильмса;
• аниридию (полное или частичное отсутствие радужки глаз);
• аномалии мочеполовых путей (дефекты почек, мочевыводящих путей, полового члена, мошонки, клитора, яичек или яичников);
• умственную отсталость.
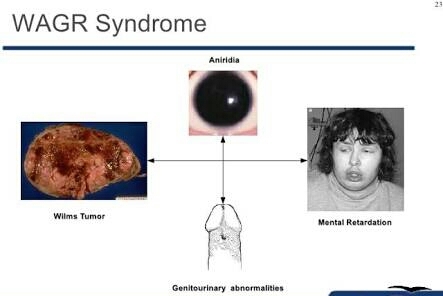
WAGR означает первые буквы физических и психических проблем, связанных с этим синдромом (хотя не у всех пациентов присутствуют все симптомы).
Дети с WAGR в 30%-50% случаев имеют опухоль Вильмса. Клетки при синдроме WAGR являются недостающей частью хромосомы 11, где обычно обнаруживается ген WT1. Дети с WAGR, как правило, заболевают в раннем возрасте, и опухолевый процесс поражает две почки.
Синдром Дениса-Драша и синдром Фрейзера
Эти редкие синдромы также были связаны с изменениями (мутациями) в гене WT1.
При синдроме Дениса-Драша почки утрачивают функциональную способность, когда ребенок очень маленький.
Опухоли Вильмса развиваются уже в пораженных почках.
Репродуктивные органы также имеют пороки развития, и мальчика могут ошибочно принимать за девочку. Поскольку риск развития нефробластомы очень высок, врачи часто советуют удалять почки сразу после того, как этот синдром диагностирован.
При синдроме Фрейзера также есть поражение почек, но функция их сохраняется дольше, до подросткового возраста. Как и при синдроме Дениса-Драша, репродуктивные органы имеют аномалии. Дети с синдромом Фрейзера также подвергаются повышенному риску развития нефробластомы, но все-таки вероятность появления злокачественных новообразований в области урогенитальной сферы выше.
Синдром Беквита-Видемана
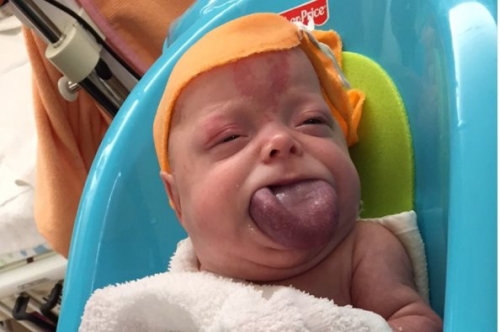
Дети с этим синдромом выглядят крупнее и имеют большие, чем обычно, внутренние органы и увеличенный язык. У них может быть нетипичная большая рука и / или нога с одной стороны тела (гемигипертрофия), а также другие медицинские проблемы.
Риска опухоли Вильмса — около 5%. Этот синдром вызван дефектом в хромосоме 11, который влияет на ген WT2.
Другие синдромы
Реже опухоль Вильмса связана с другими синдромами, рассматривают:
• синдром Перлмана;
• синдром Сотоса;
• синдром Симпсона-Голаби-Бемель;
• синдром Блума;
• синдром Ли-Фраумени;
• трисомия 18.
Некоторые врожденные дефекты
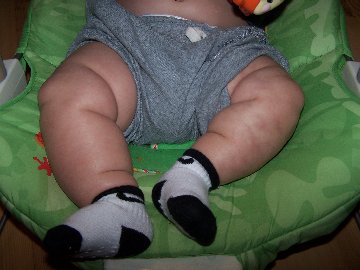
Опухоли Вильмса также чаще встречается у детей с определенными врожденными дефектами (без принадлежности к известным синдромам):
• Аниридия (полное или частичное отсутствие радужки глаз);
• Гемигипертрофия (крупногабаритная рука и / или нога с одной стороны тела);
• Крипторхизм (неопустившееся яичко в мошонку) у мальчиков;
• Гипоспадия (открытие наружного отверстия уретры в нетипичном месте).
Клинические проявления опухоли Вильмса
На ранних стадиях течение может быть бессимптомным, позднее регистрируют следующие изменения:
• пальпация опухолевой массы в брюшной полости;
• кровь в моче;
• плохой аппетит, тошноту;
• уменьшение массы тела;
• бледность;
• адинамичность;
• запор;
• повышение температуры без видимой причины.
При значимых размерах новообразования присутствует асимметрия живота.
Болевые ощущения не типичны, но у некоторых детей может проявляться болевой синдром.
У некоторых маленьких пациентов регистрируют высокое артериальное давление с соответствующей симптоматикой:
• головные боли;
• носовые кровотечения;
• инъекция склер;
• изменение сознания.
Несмотря на то, что опухоли Вильмса часто внушительного размера, большинство из них не распространяются на другие области тела, что делает возможным радикальное лечение.
Диагностические мероприятия
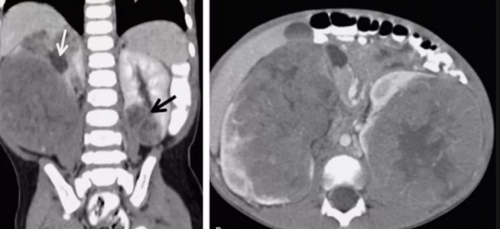
Двухстороннее поражение почек
Исследования, которые помогают установить диагноз, включают:
• Ультразвуковую диагностику – как первичное исследование.
• Компьютерную томографию (КТ), которая позволяет получить детальное поперечное сечение органа при прохождении рентгеновских лучей.
Способ информативен для выявления опухолей и определения распространения рака на другие области. Компьютерное сканирование также незаменимо для оценки инвазии опухоли в близрасположенные вены или другие органы.
• МРТ.
Магнитно-резонансная томография (МРТ) использует радиоволны и сильный магнит для получения детальных снимков внутренних частей тела. Это обеспечивает более сложные изображения, которые позволяют врачам видеть прорастание рака в крупные кровеносные сосуды вблизи почки. МРТ может также использоваться для поиска возможного распространения рака на головной или спинной мозг, при соответствующей клинике.
• Рентгенография.
Рентгеновские лучи используются для поиска любых метастазированных областей, особенно в легких. Это исследование может не понадобиться, если будет выполнена КТ грудной клетки.
• Сканирование костей скелета.
Сканирование костей использует небольшое количество радиоактивного материала, чтобы выявить область пораженной кости, при отдаленном метастазировании.
• Лабораторные анализы.
Лабораторные исследования – анализы крови и мочи – проверяют общее состояние здоровья пациента и выявляют любые неблагоприятные побочные эффекты. Мочу исследуют, чтобы увидеть, есть ли проблемы с почками. Функциональную способность почек уточняют с помощью определения уровня мочевины и креатинина.
• Биопсия почки/хирургия.
В большинстве случаев образец ткани берут во время операции. Иногда, если врачи менее уверены в диагнозе, или есть предположение, что опухоль не может быть удалена полностью, материал может быть взят во время биопсии в качестве отдельной процедуры перед хирургическим вмешательством.
Основную информацию получают при помощи магнитно-лучевых способов обследования.
Стадии опухоли Вильмса
Стадия рака показывает его распространение, от этого зависят лечение и прогноз.
I стадия
Поражение одностороннее, опухоль может быть полностью удалена во время операции. Нет инвазии в почечную капсулу. Кровеносные сосуды и лимфатические узлы не поражены.
40%- 45% - I стадия.
II стадия
Опухоль выросла за пределы почки в жировую ткань, либо в кровеносные сосуды, но может быть удалена полностью. Близлежащие лимфатические узлы визуально не изменены.
20% - II стадия.
III стадия
Эта стадия относится к нефробластомам, которые, возможно, не были удалены полностью. Образование, оставшееся после операции, ограничивается брюшной полостью (животом). Может присутствовать следующее:
• Рак распространился на лимфатические узлы в области живота или таза, но нет поражения отдаленных лимфатических узлов.
• Рак перерос в близлежащие жизненно важные структуры, поэтому хирург не мог полностью удалить его.
Опухоли и ее отростки обнаруживают в брюшной полости.
20 -25% всех нефробластом диагностируют на третьей стадии.
IV стадия
Рак распространился через кровь в органы, удаленные от почек: легкие, печень, мозг, кости, лимфатические узлы. Около 10% всех опухолей Вильмса выявляют на IV стадии.
V стадия
Билатеральное поражение почек (с обеих сторон).
5% - V стадия.
Гистология опухоли
Другим основным фактором, определяющим прогноз и лечение опухоли Вильмса, является гистология, основанная на том, как выглядят клетки под микроскопом. Гистология может быть как благоприятной, так и неблагоприятной (анапластической).
Лечение опухоли Вильмса

Заболевание излечимо в 80-90% случаев.
Основные виды терапии опухоли Вильмса:
• хирургия;
• химиотерапия;
• лучевая терапия.
Большинство детей получают комбинированное лечение.
Подходы к лечению в разных странах вариативны.
В США хирургия является преимущественным методом лечения большинства опухолей Вильмса. В Европе врачи часто предпочитают проводить короткий курс химиотерапии перед операцией.
Основная цель лечения – удаление первичной (основной) опухоли, даже если рак распространился на отдаленные участки тела. Иногда новообразование невозможно убрать, потому что оно распространилась на близлежащие кровеносные сосуды или другие жизненно важные структуры, или находится в обеих почках. В этих случаях врачи могут использовать химиотерапию, лучевую терапию или их комбинацию, чтобы попытаться уменьшить объем новообразования перед возможной операцией.
Если вмешательство было нерадикальным (часть опухоли осталось),
может потребоваться лучевая терапия или повторная операция.
Хирургия чаще всего используется для лечения опухоли Вильмса. Для стадии I-IV проводят радикальную нефрэктомию — удаление рака вместе со всей почкой, мочеточником, надпочечником и окружающей жировой тканью.
Поскольку пациенты стадии V имеют онкологическое поражение обеих почек, билатеральная нефрэктомия приведет к почечной недостаточности и необходимости в трансплантации почки. В процессе хирурги резецируют патологические участки и сохраняют максимально возможное количество здоровой ткани почек, чтобы избежать пересадки органа.
Химиотерапия
Химиотерапия может быть использована перед операцией для уменьшения опухолей и облегчения их удаления; или после, чтобы убить раковые клетки, которые могли остаться в организме.
Химиотерапию применяют для контроля опухоли Вильмса больших размеров на продвинутой стадии (с метастазированием).
Детям, больным раком обеих почек, перед операцией назначают прием химиопрепаратов, что оставляет шанс на сохранение хотя бы одной почки.
Независимо от стадии и гистологии, все схемы лечения включают в себя как хирургию, так и химиотерапию, а запущенные стадии также могут потребовать проведения лучевой терапии.

комментарии