Паранефрит
Содержание статьи:
Паранефрит — воспаление околопочечной клетчатки — развивается после повреждения поясницы (первичный) или в результате перехода инфекционного процесса из любого источника гематогенным или лимфогенным путем. Чаще инфекция мигрирует из почки, но первичным очагом может являться плеврит, параколит, параметрит, тонзиллит, пневмония и пр.
Микробная флора вариативна, в 85% случаев патологический процесс индуцирует золотистый стафилококк при условии проникновения с кожи, при переходе с почки — кишечная палочка (92%), в 25% в исследуемом гное высевается несколько патогенов.

При нефрогенном паранефрите воспаление берет начало в лимфоидной ткани почки. По месторасположению выделяют передний, задний, верхний и нижний паранефрит, но самое тяжелое поражение – тотальное, которое затрагивает всю околопочечную клетчатку. Одним из исходов воспаления является формирование паранефрального абсцесса.
В 80% клинических случаев у пациентов диагностируют вторичный паранефрит. Как правило, болезнь поражает людей трудоспособного возраста – от 16 до 50 лет. У возрастных пациентов и детей данная патология диагностируется редко. Паранефрит чаще поражает левую почку, но в литературе есть данные о двухстороннем воспалении.
Причины паранефрита:
• предшествующий острый пиелонефрит;
• открытые операции по поводу извлечения камней;
• травма поясничной области;
• миграция инфекции из любого гнойного очага на фоне ослабленного иммунитета.
Симптомы паранефрита и клинический подход
Болезнь развивается постепенно или остро, появляются жалобы:
• озноб;
• повышение температурной реакции;
• похудение;
• болевой синдром.
При переходе патологического процесса на подвздошную мышцу появляется псоас-симптом: невозможность разогнуть колено, приведенное к животу, из-за усиления боли. В моче изменения могут отсутствовать, если изначальным фактом была травматизация поясницы, а почки были здоровы.
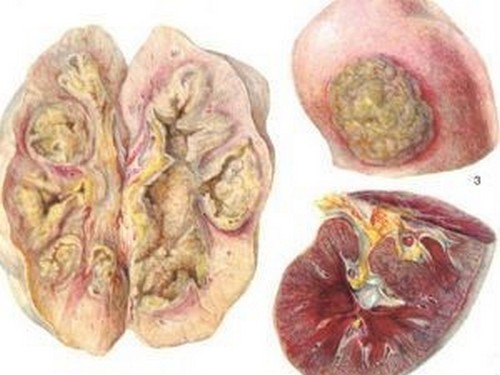
Карбункул почки
В моче присутствуют признаки воспаления, если паранефрит развился осложнением в результате гнойного пиелонефрита, осложненной мочекаменной болезни, пионефроза, апостематозного пиелонефрита, карбункула почки, разрыва кисты с нагноением и пр.
Для общего анализа крови характерен сдвиг лейкоцитарной формулы влево и увеличение скорости оседания эритроцитов. Учитывая то, что острый паранефрит — гнойно-некротический процесс — повышение количества лейкоцитов в крови может быть значительным, в 3-4 раза выше нормы.
Иногда для уточнения диагноза на анализ берут кровь непосредственно из поясничной области. Выраженный лейкоцитоз на стороне поражения, по сравнению с результатами общего анализа периферической крови, свидетельствует в пользу воспаления околопочечной клетчатки.
Боль при паранефрите зависит от локализации процесса и не имеет постоянных характеристик.
Положение больного вынужденное, на здоровом боку. Если не начать своевременно терапию, присоединяются симптомы интоксикации:
• головная боль;
• сухость, бледность кожи;
• жажда;
• тошнота;
• обложенность языка;
• метеоризм;
• слабость;
• спутанность сознания;
• тахикардия;
• падение артериального давления.
Клинические проявления паранефрита сходны со многими заболеваниями, поэтому ожидаемы некоторые трудности в диагностике. Начало заболевания, когда нет изменений в поясничной области, принимают за острую вирусную инфекцию, грипп, пневмонию и пр.
У почки три лимфатических узла: 2 на задней поверхности и 1 на передней. Передняя околопочечная клетчатка выражена слабо, поэтому передний паранефрит регистрируется реже. При сильном воспалительном процессе развивается флегмона или ограниченный очаг с тенденцией к некротизации. Затеки за границы околопочечной клетчатки распространяются по мышце илиопсоас под пупартову связку, а далее в малый таз.
Поддиафрагмальный абсцесс — исход воспалительного процесса, локализованного в верхних областях.
Выделение зловонного гноя с запахом мочевины или фекальным запахом характерно для образования свищевого хода с почкой или кишечником, при паранефрите гнойное отделяемое в большинстве случаев, не имеет запаха.
Воспаление паранефральной клетчатки может быть не только острым, но и хроническим, в этом случае симптомы и признаки выражены менее ярко, а некоторые отсутствуют. Для хронического паранефрита характерны:
• тупая неинтенсивная боль в поясничной области или в животе;
• слабость;
• незначительное повышение температуры;
• факт острого воспалительного процесса в мочеполовой системе в анамнезе.
Гистологи выделяют фиброзно-склеротическую и фиброзно-липоматозную форму. В первом случае из-за выраженного спаечного процесса во время операции по удалению почки возникают трудности в выделении органа.
Фиброзно-липоматозная форма типична для гнойного воспаления почки, в том числе, специфической этиологии при мочеполовом туберкулезе. Дифференциальный диагноз переднего паранефрита проводят с параколитом. Как правило, пациент указывает на существующие ранее проблемы с кишечником. Специфический фекальный запах — один из признаков параколита.
Несколько легче установить диагноз заднего паранефрита: выбухание в поясничной области, сглаженность талии на стороне поражения, локальная болезненность.
При прогрессировании недуга в поясничной области визуализируется отек, кожа поясницы становится натянутой, отечной, пальпаторно также определяется мышечное напряжение, болезненность в костно-вертебральном углу, положительный симптом Пастернацкого.
Верхний паранефрит вовлекает в воспаление плевру, что провоцирует вторичный плеврит. Почка перемещается из естественного анатомического положения несколько ниже, что у некоторых пациентов со слабо выраженной жировой клетчаткой делает возможной ее пальпацию. Нередко появляются жалобы на боли в плече, поверхностное дыхание, связанное с ограничением двигательных экскурсий диафрагмы (невозможность вдохнуть полной грудью).
При нижнем паранефрите формируется инфильтрат, который можно прощупать через переднюю брюшную стенку.
Окончательный диагноз устанавливается с помощью инструментальной диагностики.
Диагностика паранефрита
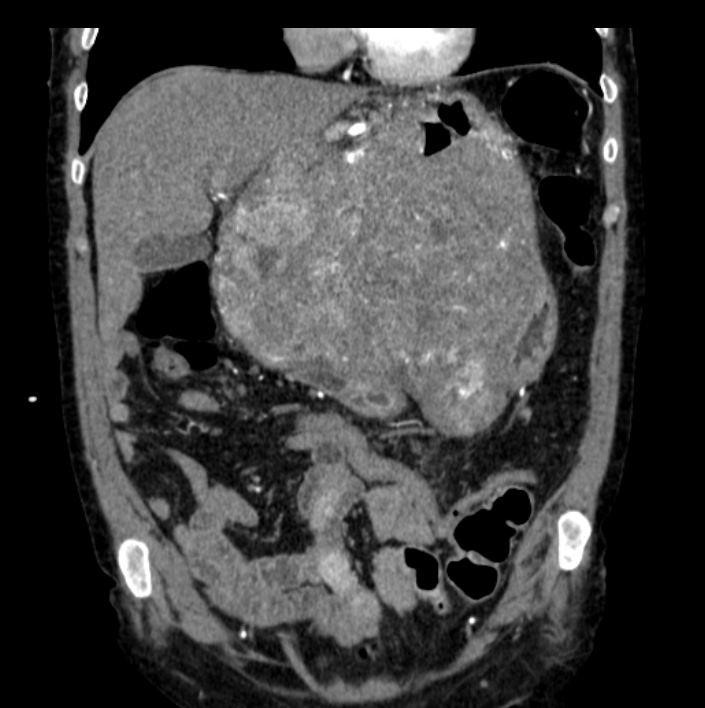
Обзорная урография демонстрирует искривление позвоночника, размытость контуров мышцы илиопсоас, нарушение привычного анатомического положения почки и мочеточника, неровность ее контуров из-за сдавления инфильтративным процессом.
Деформация чашечно-лоханочного сегмента почки после выполнения контрастирования свидетельствует в пользу воспаления в почке. На урограмме также видны рентгеноконтрастные камни. Смещение почки при дыхании ограничено из-за отека.
Ультразвуковая диагностика при паранефрите – наиболее часто используемый метод для установления предварительного диагноза, но экскреторная урография делает полной диагностику, так как позволяет оценить почечные функции.
Пункция паранефрального пространства с получением гноя может быть полезна в диагностике, но, как и любое вмешательство, имеет ряд осложнений:
• распространение патогенной микрофлоры в близлежащие отделы забрюшинного пространства;
• травматизация почки;
• кровотечение и пр.
Пристеночное пространство брюшины и плевры препятствует проникновению гноя, поэтому перитонит не является частым осложнением паранефрита. Флегмону или абсцесс покажет МРТ, но к данной диагностике прибегают чаще при подозрении на опухолевый процесс для оценки взаимодействия патологического очага с окружающими органами и тканями.
Как лечат паранефрит

Своевременное назначение антибиотиков широкого спектра действия позволяет не допустить осложнений: образования флегмоны, абсцесса, свищевого хода, т. е., паранефрит на инфильтративной стадии лечат медикаментозно.
Есть категория больных, у которых состав микрофлоры может быть нетипичным, к таковым относят:
• ВИЧ-инфицирование;
• состояние после химио- и лучевой терапии рака любой локализации;
• прием препаратов, уменьшающих реактивность иммунной системы после трансплантационных операций.
Иммуносупрессия на фоне алкоголизма, наркомании также может спровоцировать появление нетипичного «микробного зеркала».
Посев отделяемого на флору и чувствительность к антибактериальному препарату подразумевает ожидание результата в течение нескольких дней. В этом случае, антибиотикотерапию назначают эмпирически, препаратом с максимально широким спектром действия (Фторхинолоны и Карбапенемы). При обнаружении в посеве, например, микобактерий туберкулеза или грибковых патогенов рода Кандида, используют лекарства с противотуберкулезным действием и антимикотики.
НПВС не только могут выступать как синергисты для антибиотиков, но способствуют уменьшению болевого синдрома и снижению температуры.
Перед экстренным оперативным вмешательством проводят инфузионную терапию, направленную на борьбу с шоком и связанных с ним нарушений кровообращения, тканевой гипоксии и анаэробного обмена. При гипотонии вводят плазмозамещающие препараты, по показаниям плазму, альбумины.
Предоперационная подготовка уменьшает риск послеоперационных осложнений.
Потерю воды и солей на фоне гнойного процесса восполняют переливанием электролитных растворов, которые ускоряют восстановительные процессы в организме. Поливитамины, иммуномодуляторы, фитопрепараты рассматриваются как вспомогательное звено комплексной терапии.
С острым паранефритом показана госпитализация в стационар. Если консервативная терапия не принесла успеха, а УЗИ подтверждает формирование гнойника — выполняют оперативное лечение.
Операция при паранефрите — люмботомия с дренированием полости гнойника.
Декапсуляция (снятие почечной капсулы) и нефростомия (выведение дренажа из почки) выполняется, если почка вовлечена в процесс. Карбункул почки, если таковой присутствует, широко рассекают.
Утрата функциональной способности, гнойный (калькулезный) пионефроз, множественные сливные карбункулы почки – показания к органоуносящей операции при воспалении паранефральной клетчатки.
Если состояние пациента тяжелое по причине гнойной интоксикации, токсического шока, декомпенсации сопутствующего заболевания, обосновано удаление почки. Иногда изначально выполняют нефростомию и дренирование образования, а после стабилизации ситуации прибегают к нефрэктомии.
Хронический паранефрит лечат назначением антибиотиков, рассасывающих препаратов. При отсутствии результата — лечение оперативное — удаление склерозированной клетчатки в области ворот почки, мочеточника и околопочечной чашки.
Лечение народными средствами

Народные рецепты для лечения хронического воспаления могут быть использованы в качестве вспомогательного компонента. При гнойном процессе лечение травами, настойками, компрессами паранефрита недопустимо, так как основной принцип хирургии: «Где гной — там разрез!».
Можно пить травяные отвары, но если была удалена почка, сильная мочегонная нагрузка не показана. Полезное действие трав обуславливается свойствами:
• мочегонным;
• противовоспалительным;
• противомикробным.
Брусничный лист, Толокнянка, Полевой хвощ, Семена укропа способствуют большему образованию мочи и элиминации возбудителей из мочевыводящих путей. Необходимо помнить, что никакие растения при паранефрите не заменят адекватную антибактериальную терапию и операцию.
Применение компрессов приведет к распространению патогенной микрофлоры с током крови, что может осложниться сепсисом.
Диета при паранефрите

Для быстрого восстановления важно придерживаться правильного питания. Организму понадобятся силы для борьбы, поэтому суточный калораж рациона должен быть достаточным.
Предпочтительнее пища, богатая витаминами и минералами, а от жирных, острых, соленых, копченых блюд и маринадов лучше воздержаться.
В первые сутки после операции разрешают пить только жидкость, на 2-3 сутки постепенно вводят протертые продукты и бульоны.
Пациентам с единственной почкой на первые 7 дней назначают пищу, богатую углеводами, а затем разрешают употребление белков.
К концу недели можно жидкое картофельное пюре, некрутую рисовую кашу, паровые котлеты, запеченные овощи и фрукты. Газообразующие продукты, которые раздражают кишечник, исключают из рациона:
• капуста;
• горох;
• дрожжи;
• щавель;
• сырые овощи и фрукты;
• свежеотжатые соки;
• бобы;
• квас и пр.
Если паранефрит был нефрогенной природы, то принципы диеты аналогичны таковой при пиелонефрите.
В случаях, когда у пациента есть камни в почках, питание подбирают с учетом состава солей.
Приготовление блюд подразумевает щадящую обработку и частое дробное питание небольшими порциями. Не допускается прием алкоголя.
Профилактика
• Своевременная диагностика и лечение заболеваний урогенитального тракта.
• Регулярное обследование у уролога для пациентов с отягощенным урологическим анамнезом.
• При обострении воспаления четкое следование рекомендациям врача, прием антибиотиков в правильной терапевтической дозе и оптимальным курсом.
• Коррекция нарушений углеводного обмена.
• Лечение очаговых инфекционных процессов.

комментарии