Острый гломерулонефрит: классификация, диагностика, лечение и осложнения
Содержание статьи:
Состояние, при котором воспаляются почечные клубочки, называется острый гломерулонефрит. Заболевание возникает у детей и мужчин – женщины страдают этим нарушением несколько реже.
Волна воспалений клубочков почек наблюдается в период сырой погоды или зимнего сезона. Патология характеризуется комплексом симптомов – они всегда обращают на себя внимание болью и повышением температуры. Заболевание имеет код по МКБ 10 N00 (острый нефритический синдром). Гломерулонефрит в острой форме развития требует безотлагательного лечения, поскольку характеризуется рядом осложнений.
Описание заболевания
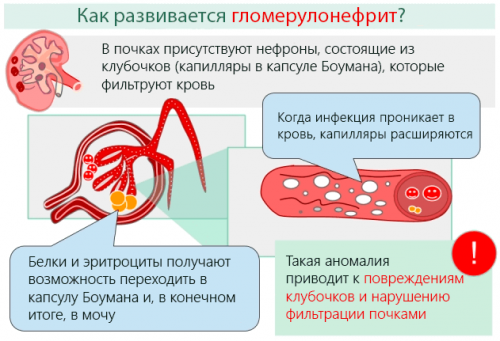
Патогенез заболевания заключается в чрезмерной функциональной способности иммунитета человека: именно сопротивляемость расценивает возбудителей инфекции, проникших в организм, как объект для «незамедлительного реагирования и вытеснения». На фоне этого механизма возникают, прежде всего, периферические отеки, поскольку определенное количество жидкости мигрирует из сосудистого русла, наполняя ткани. Депонирование жидкости также обусловливает увеличение объемов печени и селезенки.
Патогенез острого гломерулонефрита предполагает и гиперволемию. Объем циркулирующей крови вызван задержкой натрия и воды в организме, что вызвано снижением скорости клубочковой фильтрации. Именно на этом этапе происходит нагрузка на почечную артерию – ее просвет сужается, вызывая повышение артериального давления.
Классификация
Согласно утвержденной классификации, гломерулонефрит разделяется острый, хронический и быстропрогрессирующий. Последняя форма имеет крайне неблагоприятный прогноз, поскольку практически всегда приводит к наступлению почечной и сердечной недостаточности. Согласно критерию поражения клубочкового аппарата, учитывая обширность воспаления, заболевание классифицируется как:
1. Острый очаговый гломерулонефрит – характеризуется поражением клубочков в масштабах менее 50% от локализованных внутри почек.
2. Острый диффузный гломерулонефрит – негативное последствие стрептококковой инфекции. Воспаление характеризуется поражением клубочков более 50%.
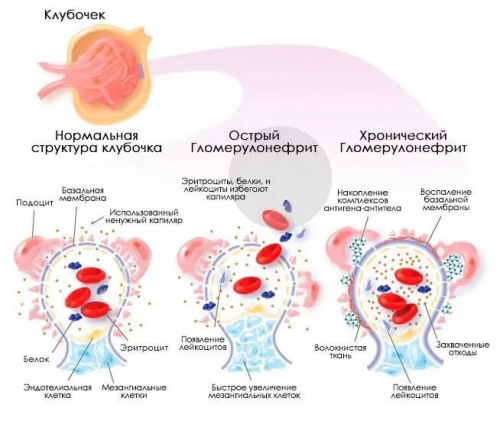
Острый постстрептококковый гломерулонефрит возникает на 10-14 день после заражения тонзиллитом, скарлатиной и аналогичными патологиями. Характеризуется выраженным нефритическим синдромом. Развитию заболевания предшествует гельминтоз, авитаминоз, переохлаждение, длительное отсутствие нормального питания, пребывание на изнуряющей диете, неграмотные физические тренировки, приводящие к истощению организма; пребывание в стрессовой среде. Объединяющая черта всех перечисленных состояний – негативное воздействие на иммунитет человека.
Главные проявления заболевания этой формы – формирование у пациента небольшого количества отеков, повышение концентрации холестерина, белковый дисбаланс крови, артериальная гипертензия, наличие в моче крови (урина приобретает цвет мясных помоев).
Что касается проведенных анализов, то согласно их данным, можно увидеть, что скорость клубочковой фильтрации снижается достаточно быстро. Такие же результаты позволяет визуализировать УЗИ почек.
Острый гломерулонефрит с нефротическим синдромом характеризуется такими патологическими явлениями, как:
• массивная протеинурия;
• отеки (даже велика вероятность развития анасарки – скопление жидкости внутри брюшной полости);
• повышение концентрации холестерина;
• снижение уровня альбумина крови.
Примечательно, что уровень артериального давления при этом синдроме соответствует норме.
Причины развития острого гломерулонефрита
В отличие от другого распространенного заболевания почек – пиелонефрита – воспалению клубочкового аппарата этого парного органа предшествует менее широкий спектр:
1. Перенесенные заболевания бактериального характера (чаще возбудителем таковой является стрептококк – ангина, фарингит, тонзиллит). Также инфекции могут быть вирусного происхождения (эпидемический паротит, ветряная оспа, гепатит).
2. Если пациенту недавно переливали эритроцитарную массу или компоненты крови.
3. Перенесенные патологии аутоиммунного происхождения (системная красная волчанка, васкулит) – не менее распространенная этиология возникновения рассматриваемого заболевания.
4. Острая или хроническая интоксикация веществами (солями тяжелых металлов, алкогольными напитками). К этой же категории относятся вредные условия труда – деятельность на лакокрасочном, химическом производстве.
К числу предрасполагающих факторов относится проведенная накануне вакцинация (вне зависимости от основной цели ее выполнения). Также причины возникновения острого гломерулонефрита – лучевая болезнь или перенесенное облучение.
Симптомы острого гломерулонефрита
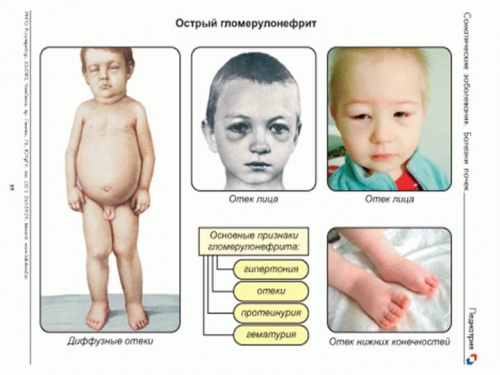
Проявление заболевания вне зависимости от пола и возраста пациента сводится к возникновению гипертермического, отечного, гипертонического и болевого синдрома.
Острый гломерулонефрит у детей возникает вследствие заражения стрептококковой инфекцией (достаточно распространено в дошкольных и школьных учреждениях). Заболевание проявляется слабостью, отсутствием аппетита, потерей веса на фоне недоедания, повышением температуры тела, окрашиванием мочи в розовый цвет. Если своевременно принять меры, для здоровья ребенка угрозы нет, несмотря на то, что воспаление протекает циклично, бурно.
Острый гломерулонефрит у женщин может быть не заметен на фоне беременности, если вынашивание сопровождается излишней отечностью рук, ног и лица. Заболевание приводит к одышке, увеличению массы тела за счет скопления жидкости внутри тканей, постоянным болям в пояснично-крестцовом отделе спины. Одним из явлений, обращающих на себя внимание пациентки, выступает артериальная гипертензия. Именно обращаясь в больницу с просьбой нормализовать давление, женщина и узнает о своем диагнозе.
Острый гломерулонефрит у мужчин по своим проявлениям практически не отличается от течения патологии у женщин и детей. Заболевание обращает на себя внимание снижением объема выделяемой мочи и повышением температуры тела, что в сочетании с непрекращающимися болями в пояснице служит поводом для обращения к урологу. Следует подчеркнуть, что гломерулонефрит у мужчин не проявляется проблемами с потенцией и репродуктивной способностью.
Диагностика
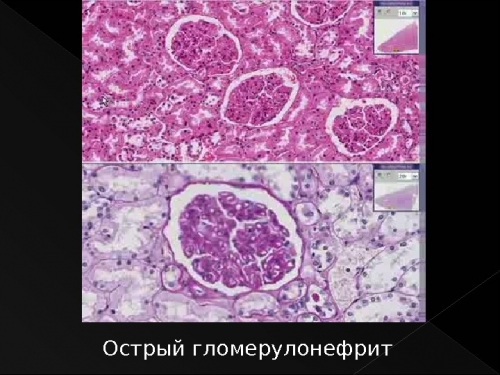
Заболевание рассматриваемого вида предполагает тщательное обследование не только состояния почек, но и других сфер организма, вызывающих жалобы. Ведь именно гнойные очаги, не имеющие отношения к системе мочевыделения, нередко вызывают осложнение на почки.
Диагностика острого гломерулонефрита предполагает такие этапы:
1. Анализы крови на биохимическое, клиническое исследование.
2. Общий анализ мочи.
3. Проба Зимницкого (определение функциональной способности почек).
4. УЗИ почек.
5. Биопсия почек (редко).
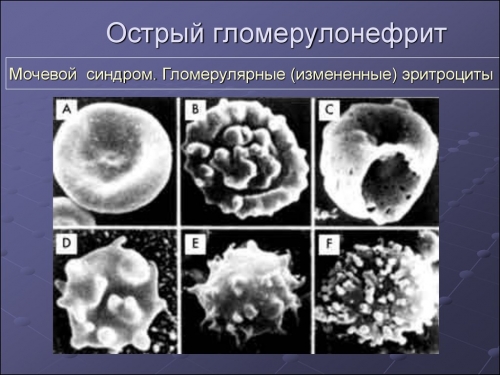
Проведенное обследование помогает врачу понять клиническую ситуацию, поскольку в моче будут обнаружены белок и эритроциты; в крови – лейкоциты, азотистые соединения в чрезмерной концентрации, а УЗИ отобразит, что, несмотря на сохранение нормальных размеров почек, скорость клубочковой фильтрации снижена.
Лечение острого гломерулонефрита
Немаловажное основание для проведения своевременного лечения острого гломерулонефрита – высокая вероятность перехода патологии в затяжную стадию. Ее обычный исход – почечная недостаточность, известная летальным исходом. Поэтому приняться за лечение воспаления почек нужно при первых признаках – повышении температуры тела, боли в пояснице, изменения цвета мочи.
Устранением рассматриваемого заболевания занимается уролог или нефролог, но вполне допустимо при ухудшении состояния почек обратиться к семейному терапевту.
| Назначение | Цель | Действие | Примечание |
| Постельный режим | Ограничение двигательной активности пациента. Даже незначительная физическая нагрузка повышает циркуляцию крови к почкам, от них, и внутри этого парного органа. | Снижается нагрузка на функцию почек – органу и его клубочковому аппарату в частности не нужно вырабатывать креатенин и мочевину в повышенных концентрациях. Это значит, что формирование токсических соединений в крови сократится (поскольку почки на время воспаления не справляются со своей природной функцией – фильтровать). | Пребывать в горизонтальном положении, неподвижно – не нужно – это лишь приведет к пролежням, пневмонии или развитию похожих проблем. Пациенту с воспалением клубочкового аппарата почек достаточно не вставать без крайней необходимости. |
| Диета | Сократить потребление соли, уменьшить употребление жидкости, обогатить рацион продуктами с высоким содержанием кальция, жиров растительного происхождения. | Снижается негативное воздействие на почки, которые теряют питательные вещества и электролиты за время нарушения функциональной деятельности. | Питание разрабатывает врач: пациенту или его родственникам важно выполнять рекомендации специалиста, ежедневно записывая не только конкретику продуктов, но и их калорийность, а также объем выпитой жидкости (он не должен превышать 1 л за сутки). |
|
Мочегонные препараты (Гипотиазид – 50-100 мг; Фуросемид – 40-80 мг; Лазикс – 20-40 мг) |
Активировать выделение жидкости из нефронов, чтобы воспрепятствовать ее скоплению. Поскольку моча при остром гломерулонефрите выделяется в уменьшенных объемах – скопление водной части вызывает растяжение почечных оболочек и разрыв капилляров внутри них. Цель назначения – предупредить развитие подобных явлений. | Увеличивается диурез, уменьшается выраженность отеков на руках, ногах и лице (данный признак свойственен нефрологическим пациентам). У гипертоников нормализуется уровень артериального давления. | При назначении препаратов учитывается уровень артериального давления пациента, поскольку диуретики сильно снижают эти показатели. С крайней осторожностью назначают данную линию лекарственных средств гипотоникам. Но если отказаться от такого предписания нельзя, пациенту проводят регулярный и тщательный мониторинг жизненных показателей (в первую очередь – артериального давления). |
| Гипотензивные лекарственные средства (Каптоприл – 50-100 мг/сутки; Эналаприл – 10-20 мг/сутки; Дибазол 1% – 5 мл в/м + Папаверин 2% - 2 мл, Магния Сульфат 25% - 10 мл в/в капельно на 200 мл 0, 9% Натрия Хлорида). |
Снизить уровень артериального давления, поскольку воспаленные почки лишены возможности нормально синтезировать природные гормоны, и наполнены жидкостью в повышенных количествах. Это приводит к стойкому повышению давления, снизить которое без предписания указанных препаратов – невозможно. | Нормализуется артериальное давление, устраняются такие симптомы, как головная боль, головокружение, слабость, шум в ушах, ухудшение зрения, обусловленное гипертензией. | Необходим тщательный контроль самочувствия пациента. |
| Антибиотики (Цефалоспорины, Аминогликозиды, Пенициллины). |
Устранить основной очаг гнойного поражения. | Нормализуется температура тела, общее самочувствие больного. | Необходимо предварительное проведение пробы на чувствительность к препарату. |
| Антикоагулянты (Гепарин – 20 - 40 тыс. ЕД/сутки; курс – от 3 до 10 недель). |
Воспрепятствовать образованию тромбов внутри почек, поскольку для острого гломерулонефрита характерно скопление сгустков из-за повышенной вязкости крови. | Улучшение кровообращения внутри почек. | Одновременно с проведением лечения препаратами этой группы, нужно назначать анализ крови на определение свертываемости. |
Назначения врача подлежат коррекции в зависимости от динамики состояния пациента. Допустимо назначение антибиотиков одновременно двух групп. Также активно выполняется витаминотерапия. Никотиновая кислота способствует активации фибринолитической способности крови, помогает расширить кровеносные сосуды.
Одновременно с проведением консервативного лечения гломерулонефрита, врач рассматривает вариант хирургической ликвидации имеющегося гнойного очага. Часто путем операции проводят устранение миндалин (особенно у детей), что позволяет купировать прогрессирование воспаления внутри почек и предотвратить повторную вспышку этого заболевания.
Лечение острого гломерулонефрита во время беременности

Купировать воспалительный процесс почек у женщины в период вынашивания – достаточно сложно. Единственное, и самое важное опасение докторов, – не навредить развивающемуся плоду. Поэтому оптимальным лечением урологи считают назначение таких препаратов, как:
• Гипотензивные средства. Необходим для нормализации показателей артериального давления, уровень которого колеблется из-за воспаления внутри почек, где анатомически пролегает артерия. Назначают Метилдопа (его преимущество – отсутствие негативного влияния на гемодинамику плода), Нифедипин, Клонидин, при тяжелых случаях – Гидралазин.
• Аспирин. Необходим для обезболивания и обеспечения противовоспалительного эффекта.
• Витаминотерапия. Назначают витамины группы B.
• Канефрон. Единственный разрешенный препарат для проведения лечения урологических воспалений у беременных. Состав лекарственного средства существенно отличается от аналогов: здесь присутствуют только натуральные компоненты (экстракты растений), поэтому вреда для состояния ребенка в утробе не будет.
Все перечисленные препараты назначаются только после предписания беременной постельного режима, диеты и ограничения употребления жидкости. Также вне зависимости от самочувствия женщины (даже если после препаратов оно улучшилось) проводится госпитализация в отделение гинекологии для последующего врачебного наблюдения.
Как предупредить развитие острого гломерулонефрита
Профилактика воспаления клубочкового аппарата почек предполагает своевременное устранение гнойных очагов, присутствующих в организме; максимальную защиту здоровья от воздействия вредных испарений при работе на производстве; отказ от злоупотребления алкоголем. Не менее важно контролировать самочувствие при прохождении лучевого облучения, что необходимо для устранения новообразований. Отслеживая состояние организма, отмечая ухудшения, нужно немедленно сообщить врачу – он изменить дозировку облучения или отменит это назначение в пользу альтернативного варианта.
Важное значение для наступления выздоровления имеет полное прохождение терапевтического курса, поскольку гломерулонефрит склонен к рецидиву.

комментарии